Высокодозную полихимиотерапию при остеосаркомах стали применять с 80х годов (Jaffe et al.,1977; Kotz 1978; Rozen et al.,1976.), что позволило включить это заболевание в группу химиочувствительных опухолей. Наиболее эффективными препаратами оказались производные платины, антрациклиновые антибиотики, метотрексат в высоких дозах (3,5,7).
Использование этих цитостатиков позволило увеличить 5-летнюю выживаемость больных локализованными формами заболевания с 20% до 70% (1,2,4). Морфологическое исследование удаленной опухоли позволяет оценить эффект цитостатической терапии и скорригировать последующую тактику лечения (6,8). Предварительное же суждение об эффективности химиотерапии может быть получено при анализе динамики клинико-рентгенологических симптомов.
Материалы и методы: изучены клинические, рентгенологические и морфологические сведения касательно 16 больных с локализованными формами остеосарком в возрасте от 9 до 22 лет (медиана равна 14 годам). Патологический процесс локализовался в длинных трубчатых костях, чаще всего (81%) в области коленного сустава. Превалировала (87%) метадиафизарная локализация опухоли. Рентгенологически литическая форма выявлена в половине случаев, склеротическая и смешанная встречались одинаково часто (по 25%). Химиотерапия проводилась по протоколу EORTC 8093 (цисплатин и доксорубицин) с последующим эндопротезированием пораженной конечности и морфологическим определением степени регресса опухоли по Salzer-Kuntshik (9).
До операции 10 пациентов получили по 4 цикла, 5 больных - по 3 цикла, в одном наблюдении, в связи с явным прогрессированием процесса, проведено лишь 2 цикла химиотерапии. Клинически оценивали интенсивность болевого синдрома, наличие и степень контрактуры в прилежащем суставе, размеры мягкотканной части. Рентгенологический контроль осуществляли после каждого цикла химиотерапии и непосредственно перед операцией. Анализировали очаги деструкции, периостальную реакцию, мягкотканный компонент. Морфологическое исследование включало расчет процентного отношения витальной и общей площади опухоли, на основании чего устанавливали одну из 6 степеней регресса (1-3 свидетельствовала о хорошем, а 4-6 о низком эффекте химиотерапии или его отсутствии).
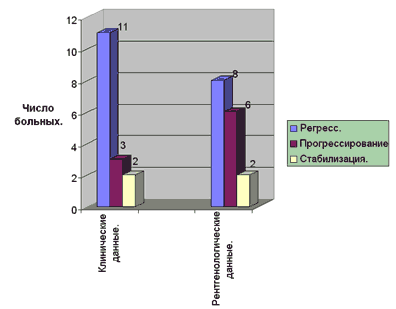
Результаты и обсуждение. Под воздействием химиотерапии уже в первые дни лечения у всех больных исчезал болевой синдром, в то время как уменьшение размеров припухлости и улучшение подвижности в суставе происходило на 2 - 3 неделе. Затем наблюдался дальнейший регресс патологического процесса, его стабилизация или прогрессирование. Клиническая и рентгенологическая оценка эффективности лечения не совпадали (диагр. и табл. 1),
| Наблюдения. | Количество курсов хт до операции. | Клиническая оценка. | Рентгенологическая оценка. | Морфологическая степень регресса. | |
| 1 | 4 | Прогресс | Прогресс | 5 | |
| 2 | 4 | Регресс | Регресс | 3 | |
| 3 | 4 | Регресс | Регресс | 3 | |
| 4 | 4 | Регресс | Регресс | 1 | |
| 5 | 3 | Регресс | Стабилизация | 5 | |
| 6 | 3 | Регресс | Регресс | 4 | |
| 7 | 2 | Прогресс | Прогресс | 4 | |
| 8 | 4 | Регресс | Регресс | 4 | |
| 9 | 4 | Регресс | Стабилизация. | 1 | |
| 10 | 4 | Регресс | Регресс | 2 | |
| 11 | 3 | Прогресс | Прогресс | 5 | |
| 12 | 4 | Регресс | Прогресс | 4 | |
| 13 | 3 | Стабилизация | Прогресс | 5 | |
| 14 | 3 | Регресс | Регресс | 2 | |
| 15 | 4 | Стабилизация | Прогресс | 5 | |
| 16 | 4 | Регресс | Регресс | 4 |
при этом регресс определен в 68% и 49%, стабилизация в 13% и 13% , прогрессирование в 19% и 38% случаев соответственно.
Изменение рентгенологической картины очагов деструкции отмечено у 7 пациентов ( 44% ), из них положительная динамика у 4х: нарастание склероза в очаге литического типа в одном случае, консолидация патологического перелома также в одном, восстановление кортикального слоя кости наблюдалось у двух пациентов.
Отрицательная динамика имела место в 3х наблюдениях: увеличение размеров очагов и появление новых. Периостальная реакция спикулообразного и/или линейного типа изначально имела место у 15 человек ( 94%). В результате химиотерапии ассимиляция периостальной реакции зарегистрирована у 8 пациентов (53%), отсутствие динамики у 4х (26%), увеличение протяженности у 3 (20%) больных.
Мягкотканный компонент, выявлявшийся также у 15 детей, уменьшился у 7 ( 47%) и увеличился у 2 ( 13%) пациентов. Наряду с этим, в результате ассимиляции патологических обызвествлений и отложения солей извести опухоль приобретала вид единого костного массива (рис 1). 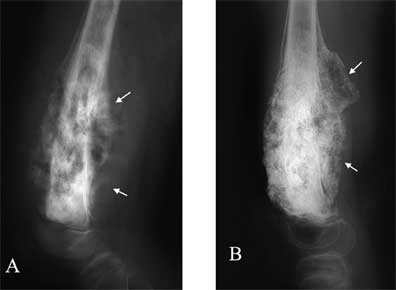
Рис. 1 А. Мальчик, 13 лет. Остеосаркома дистального метадиафиза левой бедренной кости с выходом в мягкие ткани (стрелки).
Рис.1 В.Тот же больной после 4 циклов химиотерапии. Клинические и рентгенологические признаки регресса с уменьшением параоссальной части опухоли и формированием единого костного массива (стрелки). Морфологически - 2 степень регресса (на фоне некроза видны единичные живые опухолевые клетки или их островки диаметром не более 0,5 см).
В 3х случаях выявлены новые центры патологического костеобразования (рис 2 ). 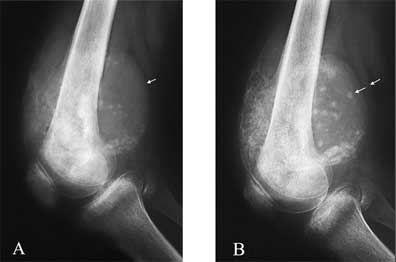
Рис. 2 А. Мальчик , 15 лет . Остеосаркома дистального метадиафиза левой бедренной кости. Мягкотканный компонент опухоли с участками патологического костеобразования (стрелка).
Рис. 2 В. Тот же больной после четырех циклов химиотерапии. При клинической картине стабилизации процесса рентгенологически отмечено появление новых очагов патологического костеобразования в мягкотканной части опухоли (двойные стрелки). Морфологически - 5 степень регресса (витальная часть опухоли составляет более 50% ее площади) .
По данным морфологического исследования только 38% опухолей достаточно хорошо отреагировали на цитостатическую терапию (1-3 степени регресса).
В 62% случаев результат химиотерапии признан неудовлетворительным (четвертая и пятая степени регресса). В связи с полученными результатами представляется целесообразным разделить всех больных на две группы, с последующим анализом рентгенологических изменений в каждой из них. Первую группу составили больные с удовлетворительным ответом на проведенное лечение, вторую -дети с четвертой и пятой степенью регресса. В первой группе (6 человек), положительная динамика рентгенологической картины очагов деструкции отмечена у всех больных, ассимиляция периостальной реакции с уменьшением мягкотканной части опухоли у 3х пациентов.
В второй группе (10 человек) при "спокойной" клинической картине определялись: ассимиляция периостальной реакции и уменьшение мягкотканной части ( 3 наблюдения), очаги деструкции при этом оставались прежними. Кроме того, отмечен рост бывших очагов деструкции и появление новых (рис 3), 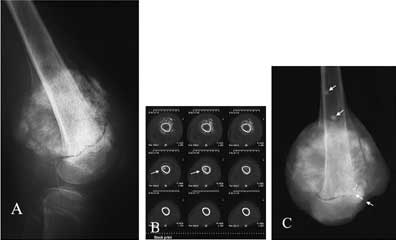
Рис. 3 А. Мальчик 14 лет, Остеосаркома дистального метадиафиза правой бедренной кости с выраженным мягкотканным компонентом.
Рис. 3 В. Тот же больной. КТ после 3 курсов химиотерапии. "Прыгающие" метастазы в костномозговом канале при клинической картине стабилизации процесса (стрелки).
Рис. 3 С. Тот же больной. Рентгенограмма резецированной опухоли. "Прыгающие" метастазы в костномозговом канале (одиночные стрелки). Хорошо видно распространение процесса через ростковую зону на эпифиз ( двойные стрелки). Морфологически - 5 степень регресса опухоли (витальная часть опухоли составляет более 50% ее площади) .
возникновение дополнительных очагов патологического костеобразования в мягкотканной части опухоли. Увеличение размеров мягкотканного компонента и протяженности периостальной реакции сопровождалось появлением или усилением уже существующего болевого синдрома. Такая динамика выявлена у 6 больных. В одном случае рентгенологическая картина за все время проведения неоадъювантной химиотерапии не изменилась (табл. 2.).
| Н а б л ю д е н и я |
Очаги деструкции | Периостальная реакция |
Мягкотканный компонент |
Стадия регресса по Salzer-Kuntshik |
|||||
| Тип | Размер | Коли- -чество |
Ассими- -ляция |
Протяжен- -ность |
Размер. | Ассимиляция очагов патоло- гического костеобра- зования. |
Появление очагов патоло- гического костеобра- зования |
||
| 1 | Скл | Увел | Увел | Нет | Увел | Увел | Нет | Нет | 5 |
| 2 | См | Нет изм. | Нет изм. | Есть | Нет изм. | Умен. | Есть | Нет | 3 |
| 3 | Лит | Умен. | Нет изм. | Нет | Нет изм. | Умен. | Нет | Нет | 3 |
| 4 | См | Нет изм. | Нет изм. | Есть | Нет изм. | Умен. | Нет | Нет | 1 |
| 5 | Лит | Нет изм. | Нет изм. | Нет | Нет изм. | Нет изм. | Нет | Нет | 5 |
| 6 | Скл | Нет изм. | Нет изм. | Есть | Нет изм. | Умен. | Есть | Нет | 4 |
| 7 | См | Нет изм. | Увел | Нет | Увел | Увел | Нет | Нет | 4 |
| 8 | Лит | Нет изм. | Нет изм. | Есть | Нет изм. | Умен. | Нет | Нет | 4 |
| 9 | Скл | Нет изм. | Нет изм. | -- | -- | -- | -- | -- | 1 |
| 10 | Лит | Умен. | Нет изм. | Нет | Нет изм. | Нет изм. | Нет | Нет | 2 |
| 11 | Скл | Нет изм. | Нет изм. | Есть | Нет изм. | Нет изм. | Нет | Есть | 5 |
| 12 | Лит | Нет изм. | Нет изм. | Нет | Увел | Нет изм. | Нет | Нет | 4 |
| 13 | Лит | Нет изм. | Нет изм. | Нет | Нет изм. | Нет изм. | Нет | Есть | 5 |
| 14 | См | Умен. | Нет изм. | Есть | Нет изм. | Умен. | Есть | Нет | 2 |
| 15 | Лит | Нет изм. | Увел | Есть | Нет изм. | Нет изм. | Нет | Есть | 5 |
| 16 | Лит | Нет изм. | Нет изм. | Есть | Нет изм. | Умен. | Нет | Нет | 4 |
Таким образом, при суждении об эффективности химиотерапии рентгенологические данные явились более надежными, чем клинические, особенно в случаях прогрессирования процесса. Однако, в трети случаев имелось несовпадение результатов исследований: клинико-рентгенологически отмечено улучшение, а морфологически выявлено отсутствие хорошего ответа на проведенное лечение ( 4 и 5 стадии регресса).
Оценка эффекта химиотерапии по клиническим и рентгенологическим данным(диаграмма 1).