Цирроз печени — тяжелое заболевание, которое проходит через несколько стадий развития. Наиболее опасной является последняя (терминальная) стадия патологии. На данном этапе соединительная ткань практически полностью замещает паренхиму. Сколько живут с циррозом печени последней стадии? Поговорим об этом ниже.
Симптоматика
Симптомы последней стадии цирроза печени ярко выражены. На данном этапе заболевание характеризуется:
- кишечными расстройствами;
- слабостью;
- частой рвотой;
- снижением массы тела;
- истощением организма;
- атрофией мышц плечевого пояса и межреберной области;
- сильным повышением (в определенных случаях — понижением) температуры тела.
Последняя стадия цирроза может сопровождаться и другими, более тяжелыми симптомами: нарушением речи, нехарактерными движениями частей тела, непродолжительными периодами возбужденного состояния, на смену которым приходит сонливость.
Лечится ли цирроз печени на последней стадии? К сожалению, лечение на этом этапе уже неэффективно.
Все терапевтические мероприятия проводятся с целью поддержания жизненно важных функций организма больного.
Последствия заболевания
Цирроз печени на последней стадии сопровождается развитием следующих опасных осложнений:
- кровотечения пищеварительного тракта;
- асцитический синдром;
- печеночной комы;
- бактериального перитонита;
- рака.
Такие последствия, как печеночная кома и кровотечения пищеварительного тракта развиваются достаточно часто.
Рассмотрим данные нарушения более подробно.
Печеночная кома
 Развитие комы и энцефалопатии крайне опасно. В этом случае наблюдаются разнообразные нейро-мышечные расстройства, нарушаются мыслительные процессы. Больные связывают такие проявления с депрессивным состоянием, при котором снижается внимание, ухудшается память, отсутствует интерес к происходящему вокруг.
Развитие комы и энцефалопатии крайне опасно. В этом случае наблюдаются разнообразные нейро-мышечные расстройства, нарушаются мыслительные процессы. Больные связывают такие проявления с депрессивным состоянием, при котором снижается внимание, ухудшается память, отсутствует интерес к происходящему вокруг.
Коматозное состояние развивается на фоне печеночной недостаточности. в такой ситуации нарушается детоксикационная функция органа. Больная печень не способна обезвреживать токсические вещества, образующиеся в ходе метаболизма. Самым опасным для нервной системы веществом является аммиак, который синтезируется в толстом кишечнике при распаде белков.
Здоровая печень образует из аммиака мочевину, тем самым обезвреживает его и выводит из организма естественным способом. При возникновении печеночной комы значительное количество аммиака и токсических веществ накапливается в печени. Аммиак оказывает негативное влияние на дыхательный центр, вследствие чего возникает гипервентиляция. В кровотоке и мозге повышается содержание ароматических кислот, количество аминокислот, наоборот, понижается. На фоне этого нервная система не может нормально функционировать.
Печеночная недостаточность, помимо признаков повреждения нервной системы, сопровождается характерным сладковатым запахом из ротовой полости. Такой симптом возникает на начальном этапе патологии и с развитием энцефалопатии становится более выраженным.
Развитие печеночной комы происходит постепенно — снижается аппетит, возникает тошнота, головные боли, болезненные ощущения в области правого подреберья и эпигастрии. Также могут развиваться головокружения, обморочные состояния, бессонница, кожный зуд.
Для диагностики нарушений функционирования печени проводят биохимический анализ крови. Кроме клинических проявлений, наблюдаются нехарактерные изменения электроэнцефалографии (ЭКГ) — появляются высокоамплитудные медленные трехфазные волны.
Лечение коматозного состояния при ярко выраженной симптоматике, как правило, не дает положительного результата. Интоксикация организма, нарушение ритма сердца, отек мозга, внутренние кровотечения становятся причиной летального исхода в 80% случаев.
Проведение интенсивной детоксикационной терапии в определенных случаях дает положительный результат. Поэтому немедленная госпитализация больного со стремительно нарастающей печеночной недостаточностью крайне необходима. При лечении используют средства, оказывающие слабительное действие и очистительные клизмы. Также применяют синтетический дисахарид, после разложения которого образуется молочная, муравьиная, уксусная кислоты. Помимо этого, важно придерживаться строгой диеты с полным исключением белков (мясных и рыбных продуктов, творога, яиц).
Внутренние кровотечения и портальный тромбоз
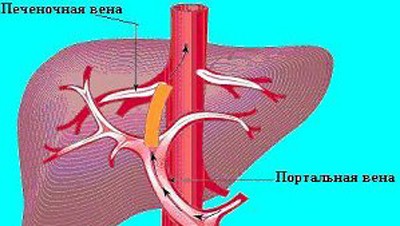 Варикозное расширение вен пищеварительного тракта — опасное осложнение последней стадии цирроза печени, встречается такое нарушение довольно часто — в 40% случаев. Проявления данного состояния длительное время отсутствуют; развитие кровотечений указывает на запущенность болезни.
Варикозное расширение вен пищеварительного тракта — опасное осложнение последней стадии цирроза печени, встречается такое нарушение довольно часто — в 40% случаев. Проявления данного состояния длительное время отсутствуют; развитие кровотечений указывает на запущенность болезни.
Подобные осложнения возникают вследствие перепада давления в воротной вене и нарушения процесса свертываемости крови. Кроме этого, в такой ситуации расширены капилляры и венозные сосуды пищеварительного тракта, что также нарушает кровоток.
На фоне необратимых изменений в печени возникает портальный тромбоз — в воротной вене образуются тромбы, вследствие чего развивается портальная гипертензия. Такое нарушение встречается у 25% больных. Адекватные терапевтические мероприятия позволяют предотвратить возникновение асцитического синдрома и гиперспленизма.
Острое течение тромбоза наблюдается в очень редких случаях.
Для диагностики данного нарушения применяют доплеровское ультразвуковое исследование, которое позволяет выявить замедление или полное отсутствие венозного кровотока.
В этом случае проводят терапию кровотечений — применяется клипирование (эндоскопическая перевязка вен). Также внутривенным способом вводят синтетический аналог соматостатина — октреотид.
Прогноз
Сколько живут с циррозом печени на последней стадии, однозначно сказать довольно сложно. Продолжительность жизни зависит от поведения больного и развившихся осложнений. При возникновении асцита срок жизни 25% пациентов составляет не более 3-х лет. В случае развития печеночной энцефалопатии прогноз крайне неблагоприятный — длительность жизни большинства больных не превышает 12 месяцев. При алкогольном циррозе последней стадии 40% пациентов живут 3 года.
Длительность и качество жизни при циррозе печени напрямую зависит от того, насколько точно пациент соблюдает все предписания лечащего врача. Прежде всего, необходимо полностью отказаться от употребления спиртных напитков и других гепатотоксичных веществ. Соблюдение этого условия особенно важно при алкогольном циррозе. Исключение спиртного позволяет 60% больным прожить более 5-и лет. Не менее важно придерживаться строгой диеты — отказ от жирных, жареных, острых блюд.
Соблюдение остальных рекомендаций также способствует продлению жизни больного.
Необходимо проводить полные терапевтические курсы в стационарных условиях, регулярно проходить обследования в медицинских учреждениях и своевременно реагировать на любые изменения в организме.
Развитие тяжелых патологий других органов, в частности, онкологических заболеваний, значительно ухудшают прогноз.

