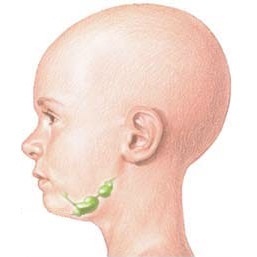
Лимфома Ходжкина (лимфогранулематоз, ЛГМ, болезнь Ходжкина), является одним из видов лимфом. Это заболевание поражает лимфатическую систему, которая состоит из лимфатических узлов, которые объединены между собой кровеносными сосудами. Возникая в одной группе лимфоузлов, злокачественные клетки могут распространяться на другие группы, а на более поздних стадиях заболевания – на внутренние органы.
Причины возникновения лимфомы Ходжкина
 Причины возникновения болезни Ходжкина до настоящего времени остаются не совсем ясными. Ряд исследований указывает на определенную наследственную предрасположенность к лимфогранулематозу, в других проводится параллель между этим заболеванием и рядом вирусных инфекций, а точнее вируса Эпштейна-Барр. Фрагменты генома этого вируса обнаруживаются в 20-50% исследованных биопсий. Тем не менее, не существует абсолютных доказательств, что именно вирус Эпштейна-Барр является причиной развития болезни.
Причины возникновения болезни Ходжкина до настоящего времени остаются не совсем ясными. Ряд исследований указывает на определенную наследственную предрасположенность к лимфогранулематозу, в других проводится параллель между этим заболеванием и рядом вирусных инфекций, а точнее вируса Эпштейна-Барр. Фрагменты генома этого вируса обнаруживаются в 20-50% исследованных биопсий. Тем не менее, не существует абсолютных доказательств, что именно вирус Эпштейна-Барр является причиной развития болезни.
Болеют лимфогранулематозом чаще мужчины чем женщины. Первый пик заболеваемости приходится на возраст 20-29 лет, затем после 55 лет вероятность заболеть постепенно повышается.
Как развивается лимфогранулематоз? Симптомы лимфомы Ходжкина.
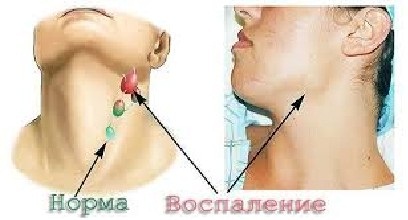 Чаще всего первыми симптомами является безболезненное увеличение лимфатических узлов на фоне полного здоровья. Иногда увеличенные лимфатические узлы могут давить на близлежащие сосуды или органы и вызывать отеки, кашель или затруднение дыхания. Но чаще всего узлы в грудной клетке обнаруживаются во время рентгенографии грудной клетки.
Чаще всего первыми симптомами является безболезненное увеличение лимфатических узлов на фоне полного здоровья. Иногда увеличенные лимфатические узлы могут давить на близлежащие сосуды или органы и вызывать отеки, кашель или затруднение дыхания. Но чаще всего узлы в грудной клетке обнаруживаются во время рентгенографии грудной клетки.
В подавляющем большинстве случаев распространение болезни на ранних этапах происходит предсказуемо – контактным путем поражаются соседние группы лимфатических узлов. Селезенка чаще поражена у больных с вовлечением лимфатических узлов ниже диафрагмы. После вовлечения в опухолевый процесс селезенки резко возрастает риск распространения опухоли вместе с током крови в другие органы (гематогенная диссеминация).
Поражение печени, костей, костного мозга, почек и других органов и тканей редко встречается у больных на момент постановки диагноза, и обычно наблюдается на фоне распространенного опухолевого процесса и симптомов интоксикации (повышенная температура тела, сильная ночная потливость, потеря веса, аппетита).
Диагностика лимфогранулематоза
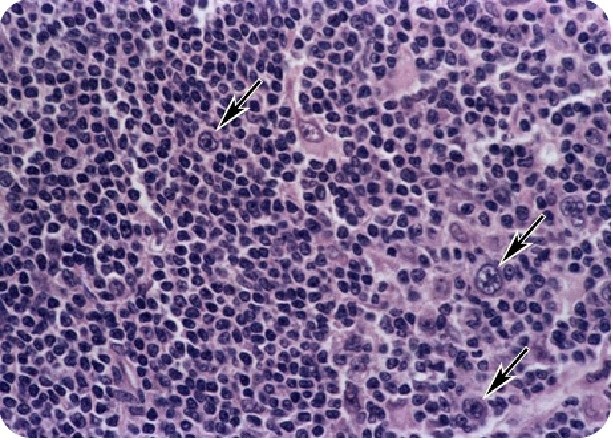 Основным подтверждением диагноза является нахождение в биоптате пораженного узла клеток Березовского-Рида-Штернберга. Это большие по размеру клетки (по сравнению с лимфоцитами) с несколькими ядрами.
Основным подтверждением диагноза является нахождение в биоптате пораженного узла клеток Березовского-Рида-Штернберга. Это большие по размеру клетки (по сравнению с лимфоцитами) с несколькими ядрами.
Специфических изменений лабораторных показателей при лимфоме Ходжкина не наблюдается. Показатели изменяются как следствие изменений, вызванных заболеванием:
- Увеличивается скорость оседания эритроцитов (это характерно для всех иммунных и воспалительных процессов);
- Пониженное число лимфоцитов в крови (вызвано основной причиной лимфомы – затруднением роста и размножения лимфоцитов);
- Снижение количества красных клеток крови (вызвано влиянием заболевания на процесс формирования кровяных клеток).
Все эти проявления не представляют исключительные признаки только одного заболевания, а присущи очень многим. Поэтому анализ крови при диагностике лимфомы Ходжкина не является определяющим.
Методы инструментальной диагностики, такие как ультразвуковая и рентгеновская диагностика (включая применение компьютерной томографии) используются в качестве вспомогательных для уточнения локализации и размеров поражённых лимфатических узлов или внутренних органов.
Лечение лимфомы Ходжкина
 Стандартной схемой лечения болезни Ходжкина является в настоящее время схема ABVD. В схему ABVD включены такие препараты, которые назначают внутривенно в первый и четырнадцатый дни. В неё входят: Дакарбазин – 375 мг/м2, Блеомицин – 10 мг/м2, Доксорубицин по 25 мг/м2, Винбластин – 6 мг с интервалом в две недели между курсами. А на пятнадцатый день после последнего введения препарата начинают следующий цикл лечения.
Стандартной схемой лечения болезни Ходжкина является в настоящее время схема ABVD. В схему ABVD включены такие препараты, которые назначают внутривенно в первый и четырнадцатый дни. В неё входят: Дакарбазин – 375 мг/м2, Блеомицин – 10 мг/м2, Доксорубицин по 25 мг/м2, Винбластин – 6 мг с интервалом в две недели между курсами. А на пятнадцатый день после последнего введения препарата начинают следующий цикл лечения.
Результаты международных исследований показывают, что для распространенных форм лимфогранулематоза с неблагоприятным прогнозом предпочтительнее может быть лечение по схеме ВЕАСОРР в режиме с эскалацией дозы. В схему ВЕАСОРР входят следующие препараты для внутривенного введения: в первый день – Циклофосфамид по 650 мг/м2 и Доксорубицин по 25 мг/м2; затем в первый, второй и третий дни назначают Этопозид по 100 мг/м2; в восьмой день Блеомицин по 10 мг/м2 и Винкристин по 1,4 мг/м2. А внутрь: с первого по седьмой дни – Прокарбазин по 100 мг/м24; Преднизолон по 40 мг/м2 в течение двух недель. И очередной курс начинают через семь дней после последнего применения преднизолона или на двадцать второй день от начала курса.
Лучевая терапия всегда проводится после завершения химиотерапии.
Реабилитация и возможные осложнения
 Благодаря развитию медицины, в настоящее время лечение лимфомы Ходжкина осуществляется достаточно успешно: около 70% достигают пятилетней ремиссии. И поэтому необходимо уделять особое внимание осложнениям, которые ухудшают качество жизни и иногда даже приводят к гибели пациента.
Благодаря развитию медицины, в настоящее время лечение лимфомы Ходжкина осуществляется достаточно успешно: около 70% достигают пятилетней ремиссии. И поэтому необходимо уделять особое внимание осложнениям, которые ухудшают качество жизни и иногда даже приводят к гибели пациента.
Прежде всего, необходимо помнить о повышенной восприимчивости таких пациентов к инфекционным заболеваниям, особенно это относится к больным после спленэктомии. Рекомендуется раннее начало антибактериальной терапии при признаках инфекции.
Частым осложнением лучевой терапии на область средостения являются постлучевые пульмониты с исходом в пневмофиброз. Самостоятельным фактором, приводящим к фиброзированию легочной ткани, а также фактором, потенцирующим воздействие облучения, является применение блеоцина, входящего в схемы АВVD и BEACOPP. Поэтому суммарная доза блеоцина не должна превышать 200 мг/м2. Применение кортикостероидов и антибактериальная терапия достаточно эффективны в лечении пульмонитов у этой категории больных.
Серьезным осложнением химиотерапии является бесплодие, развивавшееся более чем у половины больных, получавших лечение по схеме МОРР и ее аналогам (СОРР, LVPP и др.). При использовании схемы ABVD частота стойкой азооспермии или аменореи значительно снизилась, тем не менее, на Западе для мужчин считается желательной криоконсервация спермы перед началом лечения.
Вторичные злокачественные образования
Наиболее серьезной проблемой является развитие вторичных злокачественных новообразований. Достаточно сказать, что через 17 лет после окончания первичного лечения смертность от индуцированных опухолей (лейкозы, неходжкинские лимфомы, солидные опухоли) превышает смертность от собственно лимфогранулематоза. При этом лейкозы и системные заболевания в первую очередь связывают с последствиями лучевой терапии, а солидные опухоли наиболее часто развиваются в облученных органах и тканях.
Именно развитие поздних осложнений ведет к постоянному поиску оптимальных режимов лечения больных в зависимости от факторов прогноза. Целью поиска является максимально возможное уменьшение дозы химиопрепаратов и лучевой терапии без потери эффективности лечения.

