РАК, БАЗАЛИОМА
На коже головы, лица и шеи новообразования наблюдаются часто и имеют различный генез.
В нашей стране злокачественные опухоли кожи всех локализаций составляли на 100 000 жителей: в 1970 г.—20,1, в 1974 г.—21,7, в 1975 г.—22,3, в 1976 г.—21,5, в 1977 г.—22,2. Среди всех злокачественных новообразований опухоли кожи по частоте занимают третье место, уступая лишь раку желудка и легких. В 1970 г. среди всех больных с впервые установленным диагнозом злокачественного новообразования, учтенных онкологическими учреждениями, больные со злокачественными опухолями кожи составили 11,3%, в 1975 г.—11%, в 1977 г.—11,3%. По данным Р. Райчева и В. Андреева (1965), средний возраст больных раком кожи равен 63,6 года; в нашей стране возрастной состав этих больных примерно такой же.
У большинства больных злокачественные опухоли кожи возникают в области лица, волосистой части головы и шеи. По нашим данным, среди всех больных со злокачественными опухолями кожи локализация их на голове и шее встречается в 89%. Другие авторы сообщают примерно такие же данные. На лице чаще всего злокачественные опухоли возникают на коже носа (почти 30%), век (20%), щек (15%). Почти в 10% случаев наблюдается первичная множественность опухолей.
В области головы и шеи опухоли кожи чаще бывают доброкачественными, значительно реже наблюдаются злокачественные новообразования. Базалиомы занимают промежуточное положение — они обладают преимущественно местнодеструирующим ростом. На опухолях с доброкачественным клиническим течением мы останавливаться не будем. Отметим лишь, что в области головы и шеи они наблюдаются часто, и вряд ли существуют достоверные и полные сведения, которые бы говорили об их истинной частоте.
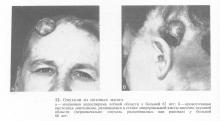
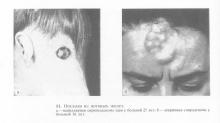
На рис. 11, 12 показаны фотографии некоторых больных с опухолями из потовых желез. Могут встречаться опухоли наружного слухового прохода, исходящие из клеток, продуцирующих серу, цилиндромы (опухоль Шпиглера или тюрбанная опухоль) и т. д. Кстати, указанная цилиндрома, развивающаяся исключительно в коже волосистой части головы и имеющая всегда доброкачественное течение, отличается от цилиндром больших и малых слюнных желез, где они характеризуются злокачественным течением. Согласно морфологическим исследованиям, опухоль Шпиглера является дисэмбриогенетической и генетически связана с потовыми железами и волосяными фолликулами.
Злокачественные опухоли кожи возникают из различных тканевых зачатков, однако чаще бывают эпителиальные. Опухоли из нервных, мышечных и других тканей встречаются редко. По нашим данным, эпителиальные злокачественные опухоли кожи составляют 97,7% и локализуются преимущественно в области лица. Они подробно описаны в многочисленных работах, в том числе в последнем издании руководства «Клиническая онкология» под ред. Н. Н. Блохина и Б. Е. Петерсона (1979) в главе VII — «Опухоли кожи». Поэтому многие известные положения, касающиеся рака кожи, мы описывать не будем и остановимся главным образом на основных и спорных вопросах, которыми мы больше занимались, наблюдая многочисленных больных злокачественными опухолями кожи.
Предопухолевые процессы. Нередко возникновению злокачественных опухолей кожи предшествуют различные предопухолевые и некоторые другие патологические состояния. Это положение касается преимущественно развития плоскоклеточного рака и почти не относится к базалиомам, происхождение которых многими связывается с дисэмбриогенетическими процессами.
Согласно Международной гистологической классификации опухолей кожи № 12 к предраковым состояниям отнесены следующие процессы:
- A. Актинический кератоз (сенильный кератоз).
- Б. Радиационный дерматоз.
- B. Болезнь Боуэна.
- Г. Эритроплазия Кейра.
- Д. Внутридермальная эпителиома Ядассона.
- Е. Пигментная ксеродерма.
- Ж. Другие.
В период 1974—1976 гг. группой ученых во главе с И. И. Ермолаевым проведена большая работа по разработке классификации предопухолевых процессов кожи. Было отмечено, что дискератоз Боуэна, эритроплазию Кейра и внутридермальную эпителиому Ядассона, несмотря на то, что в международной классификации они выделены в группу предраковых состояний, по современным представлениям целесообразнее рассматривать как cancer in situ. Таким образом, в нашей классификации предопухолевых процессов кожи выделены следующие заболевания:
А. С высокой частотой озлокачествления (облигатные):
Б. С малой частотой озлокачествления (факультативные):
- 1. Поздние лучевые язвы кожи.
- 2. Кожный рог.
- 3. Мышьяковистые кератозы.
- 4. Актинические кератозы (разновидность себорейных кератозов, развивающихся на открытых участках дистрофически измененной кожи).
- 5. Туберкулезная волчанка.
- 6. Трофические язвы и другие хронически протекающие язвенные и гранулематозные поражения кожи (лепра, сифилис, красная волчанка, глубокие микозы и др.).
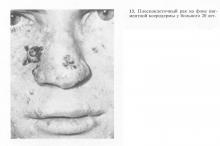
Пигментную ксеродерму, описанную впервые М. Kaposi в 1870 г. мы наблюдали у молодых людей. По-видимому, и у наших больных была конституциональная сверхчувствительность кожи к солнечным лучам, как об этом пишут некоторые авторы. Обычно вначале на лице появляются красные пятна. В дальнейшем параллельно с развитием в них атрофических процессов кожи, когда она становится тонкой и блестящей, появляются участки телеангиэктазий и бородавчатые разрастания, которые почти всегда превращаются в рак (рис. 13) и подлежат хирургическому лечению или криовоздействию. При множественных разрастаниях большинство клиницистов рекомендуют короткофокусную рентгенотерапию. Мы в последние годы стали применять поэтапные широкие иссечения пораженных участков кожи с осуществлением первичной кожной пластики с помощью дерматома. Эти наблюдения описаны нами в 1971 г.
Группа факультативных предопухолевых процессов кожи, как это видно из приведенных наименований болезней (см. классификацию выше), имеет различное происхождение: кожные и инфекционные заболевания, профессиональные и бытовые вредности. Однако в основе многих из них лежат дистрофические изменения кожи, проявляющиеся в виде бородавчатых разрастаний с трудно отторгаемыми корками, различных возвышающихся над уровнем кожи бурых пятен. Эти же явления наблюдаются и при старческом кератозе. Кожный рог, иногда достигающий больших размеров, имеет плотное роговое основание. При хронических воспалительных процессах кожи часто развивается патологическая регенерация.
Болезнь Боуэна и болезнь Педжета, относимые в некоторых классификациях, в частности в старом издании сборника инструкций Министерства здравоохранения. к облигатным предраковым заболеваниям, мы на коже головы и шеи не наблюдали, однако они описаны.
Перечисленные в классификации патологические процессы, по мнению многих клиницистов, во всех случаях не могут быть отнесены к предопухолевым заболеваниям. К предраку нужно относить те процессы, которые развиваются у пациентов зрелого и пожилого возраста, имеют очаговый характер: при их гистологическом исследовании устанавливается атипичная пролиферация клеток. Кроме того, такие процессы, сохраняя определенное клиническое течение, часто рецидивируют после консервативного лечения. Поэтому в таких случаях показано только хирургическое лечение — электроиссечение или криогенное воздействие на фоне лечения основного или сопутствующего заболевания.
Патологическая анатомия. Микроскопическое строение опухолей кожи крайне разнообразное.
Лучшей иллюстрацией сказанному могут быть выдержки из Международной гистологической классификации опухолей кожи № 12 (приводим только 1-ю группу новообразований — эпителиальных, остальные группы будут приведены в других разделах настоящей главы).
I. Эпителиальные опухоли и опухолеподобные поражения
- A. Базальноклеточный рак (базалиома).
- 1. Варианты базальноклеточного рака:
- а) поверхностный мультицентрический;
- б) склеродермальный;
- в) фиброзно-эпителиальный.
- 1. Варианты базальноклеточного рака:
- Б. Плоскоклеточный рак.
- 1. Варианты плоскоклеточного рака:
- а) аденоидный плоскоклеточный рак;
- б) веретеноклеточный рак.
- 1. Варианты плоскоклеточного рака:
- B. Метатипичный рак.
- Г. Опухоли потовых желез и родственные поражения.
- 1. Доброкачественные:
- а) папиллярная сирингаденома;
- б) папиллярная гидраденома;
- в) эккринная спираденома;
- г) эккринная акроспирома;
- д) хондроидная сирингома (смешанная опухоль из слюнных желез);
- е) сирингома;
- ж) эккринная кожная цилиндрома;
- з) гидроцистома (потовая киста);
- и) другие.
- 2. Злокачественные (рак потовых желез):
- а) злокачественные аналоги опухолей, указанных в I. Г. 1а — з;
- б) слизистая аденокарцинома;
- в) неклассифицируемые злокачественные опухоли потовых желез.
- 1. Доброкачественные:
- Д. Опухоли сальных желез.
- 1. Доброкачественные:
- а) аденома сальных желез.
- 2. Злокачественные:
- а) рак сальных желез;
- б) рак серных желез.
- 3. Опухолеподобные поражения:
- а) невус сальных желез (Ядассона);
- б) «аденома» сальных желез (Прингла);
- в) сложная жировая киста;
- г) гиперплазия сальных желез;
- д) ринофима.
- 1. Доброкачественные:
- Е. Опухоли из волосяного фолликула.
- 1. Трихоэпителиома.
- 2. Трихофолликулома.
- 3. Трихолеммома.
- 4. Опухоль волосяного матрикса (обызвествленная эпителиома Малерба).
- 5. Инвертирующий фолликулярный кератоз.
- Ж. Болезнь Педжета.
- 1. Молочной железы.
- 2. Прочих локализаций.
- 3. Недифференцированный рак.
- И. Кисты.
- 1. Кератиновые кисты:
- а) волосяные кисты (фолликулярные, сальные);
- б) эпидермальные кисты.
- 2. Дермоидные кисты.
- 3. Другие.
- 1. Кератиновые кисты:
- К. Опухолеподобные поражения.
- 1. Себорейный кератоз.
- 2. Кератоакантома.
- 3. Доброкачественный плоскоклеточный кератоз (папиллома с кератозом).
- 4. Вирусные поражения:
- а) вульгарная бородавка;
- б) плоская бородавка;
- в) остроконечная кондилома;
- г) контагиозный моллюск.
- 5. Гамартомы:
- а) бородавчатый невус;
- б) угревидный невус;
- в) другие.
- 6. Другие:
- а) акантозис нигриканс;
- б) псевдоэпителиоматозная гиперплазия;
- в) изолированный фолликулярный дискератоз;
- г) светлоклеточная акантома.
- Л. Неклассифицированные.
Приведенная Международная гистологическая классификация опухолей кожи показывает, что клиницисту приходится встречаться и проводить дифференциальную диагностику с множеством новообразований и опухолеподобных поражений. Знать их необходимо, ибо принципы лечения их часто разные.
Как мы уже отметили, базалиома обладает местнодеструирующим ростом и не дает метастазов. В случае диагноза метастазов базалиомы нужно пересмотреть микропрепараты. Возможно, следует повторить биопсию, проверить, была ли базалиома в действительности. Часто в этих случаях возникают трудности, обусловленные во многом невыясненным гистогенезом базалиомы. До сих пор многие патологоанатомы относят их к раку, другие — к доброкачественным опухолям, третьи — к промежуточной форме между доброкачественной и злокачественной опухолью. По мнению М. Ф. Глазунова (1933), базалиомы возникают из эмбриональной эктодермы по линии эмбриональных смыканий лица и должны рассматриваться как самостоятельная нозологическая единица. Базалиомы имеют различное гистологическое строение и как это видно из Международной гистологической классификации подразделяются на три варианта. Однако Т. Венкеи и Я. Шугар (1962) подразделяют базалиомы на следующие типы:
Патологоанатомы ВОНЦ АМН придерживаются Международной гистологической классификации.
Среди эпителиальных опухолей кожи области головы и шеи базалиомы встречаются наиболее часто (60—80%). Плоскоклеточный рак наблюдается реже (18—25%), и еще реже встречаются переходные и прочие формы. Следует выделять рак из придатков кожи, возникающий из эпителия эккринных или апокринных (потовых желез) и сальных желез. В большинстве случаев он имеет строение аденокарциномы, однако часто, особенно в области головы и шеи, отличается низкой степенью дифференцировки и протекает крайне злокачественно.
Плоскоклеточный рак и базалиома кожи обычно распространяются неравномерно во всех направлениях как поверхностно, так и в глубину. И так как параллельно с ростом опухоли происходят некротические процессы, то образуются дефекты кожи — язвы. Они постепенно увеличиваются в диаметре, достигая в запущенных случаях огромной величины.
Метастазирование рака кожи в области головы и шеи наблюдается в среднем в 1—2% при инфильтративной и глубоко проникающей форме и при раке из придатков кожи (чаще при распространенных процессах). Иногда мы наблюдали метастазирование при запущенном раке кожи волосистой части головы, щеки и височной области. Метастазы локализовались чаще в околоушных и шейных лимфатических узлах (подчелюстной области). Метастазы в отдаленные органы наблюдались лишь при раке из придатков кожи (в легкие, кости, молочные железы).

