
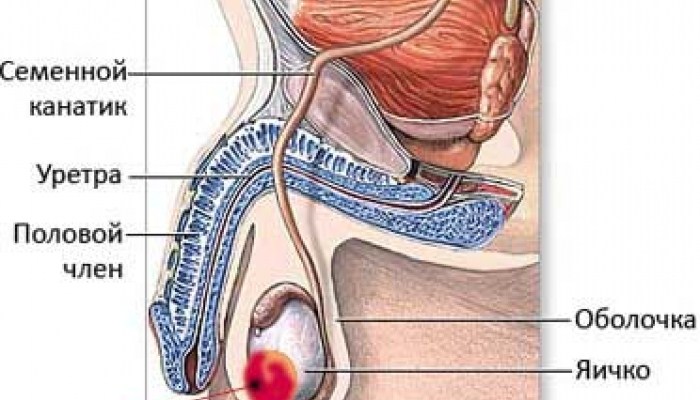
Яички (также называемые мужские гонады или тестикулы) – это внутренние половые парные органы, которые в нормальных условиях размещены в мошонке у мужчин, специальном кожаном мешочке в области мужской промежности. Развитие яичек у плода происходит в брюшной полости, а затем они опускаются вниз в мошонку. При нарушениях этого процесса происходит развитие так называемого крипторхизма, когда один или оба яичка при рождении расположены не в мошонке, а выше (в паховой области или в брюшной полости).
Яички выполняют важные функции в организме человека:
- Они производят тестостерон - основной мужской половой гормон, который отвечает за развитие организма в мужскую особь. Тестостерон способствует поддержанию полового влечения и образованию спермы.
- Они производят сперматозоиды – Это половые клетки, которые образуются в семенных канальцах яичек. Из этих каналов сперма перемещается в придатки, а затем по семявыносящим протокам и уретре, сперма выводится наружу тела человека при половом акте. Соединение сперматозоида мужчины и яйцеклетки женщины это процесс называется оплодотворение, которое является началом новой жизни.
Рак яичка возникает, когда клетки, из которых состоят яички выходят из-под контроля и начинают бесконтрольно делиться, формируя опухоль. Когда образовавшаяся опухоль прорастает в окружающие ткани и разрушает их или, когда опухолевые клетки способны проникать в кровь или лимфу, а также через них в другие органы и там создать метастазы - это образование так называемой злокачественной опухоли. Коротко: злокачественная опухоль имеет потенциал для вторжения в здоровые ткани и образования метастаз.
Опухоли яичка могут возникать из всех его тканей, и быть либо злокачественными или доброкачественными. Наиболее распространенным раком яичка является злокачественная опухоль, принадлежащая к группе рака яичка из зародышевых клеток. Общей чертой этих опухолей является то, что они возникают в результате неправильной трансформации зародышевых клеток, из которых образуются сперматозоиды. Опухоли, возникающие из других видов клеток, образующих внутренние половые органы редки и выходят за рамки данного обсуждения.
Факторы риска
По статистическим данным это заболевание встречается примерно в 1,6% случаев рака среди мужчин, но среди молодежи (20-44 лет) является наиболее распространенной злокачественной формой (около 25% случаев в этой возрастной группе).
Опухолевые клетки возникают в результате эмбриональных изменений наследственного материала. Считается, что при этих изменениях зародышевой программы по развитию клеток, как правило, нарушается формирование спермы. Это и приводит к образованию опухоли эмбрионального происхождения.
Факторы, связанные с повышенным риском возникновения опухолей яичек являются:
- Мужчины кавказского происхождения, а также белокожие страдают данным видом заболевания в четыре раза чаще, чем чернокожие мужчины.
- Крипторхизм, когда одно или оба яичка после рождения не опускаются в мошонку. Если опущение в мошонку происходит или на более поздних этапах жизни, или с помощью соответствующего лечения - повышенный риск развития рака яичек сохраняется.
- Синдром Клайнфельтера, врожденный синдром, связанный с аномалиями генетического материала.
- Возникновение рака яичек в первой степени родства (отец или брат).
- Наличие рака в прошлом одного из яичек. Риск развития рака в парном органе составляет около 5%.
- Неблагоприятные экологические изменения, играют также важную роль, потому что в последние десятилетия произошло заметное увеличение заболеваемости этим видом рака.
Исследования больших групп пациентов не подтвердили взаимосвязь между травмами этих органов и последующим развитием рака. Орхит в ходе вирусного паротита (свинки), также не увеличивает риск заболевания, а вот в группах мужчин с бесплодием чаще диагностируется рак яичек. Считается, что бесплодие, крипторхизм и опухоли из зародышевых клеток яичек имеют общие причинные факторы.
Рак яичек симптомы
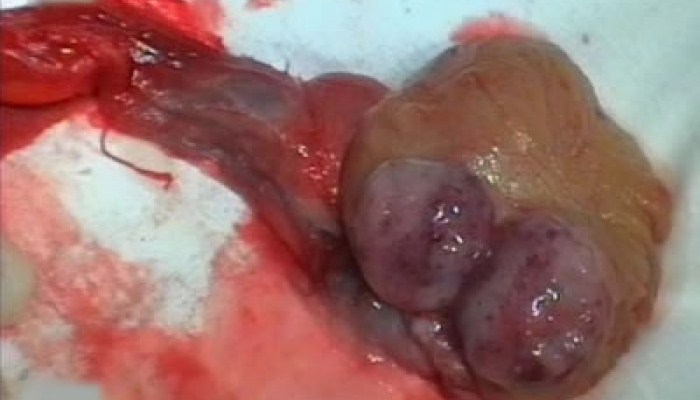
В 90% случаев при опухолях этого органа могут быть обнаружены узелки или изменение формы яичек. Также пациент может заметить четко ограниченное уплотнение ткани, которое отличается от паренхимы обычного яичка, что является основным симптомом наличия опухоли в мужском органе.
Пациенты могут жаловаться на дискомфорт и боль в мошонке или яичках. Редко симптомы сопровождаются проявлением сильной боли, этот признак обычно возникает, когда новообразование сопровождается воспалительным процессом. Боль или боли возникают у каждого четвертого пациента.
В связи с секрецией опухолью в кровь определенных веществ с гормональной активностью, у некоторых пациентов наблюдается увеличение и повышенная чувствительность груди. Этот симптом называется гинекомастией и возникает приблизительно у 7% пациентов.
В запущенных случаях рака могут присоединяться симптомы, обусловленные наличием метастаз. Пациент может жаловаться на боли в животе, поясничной области или кашель, кровохарканье. Распространение заболевания может привести к очень разным симптомам, иногда даже угрожающим жизни пациента.
Потому что первые симптомы опухоли яичек слабо выражены и не доставляют особых проблем пациенту, кроме небольшого раздражения, они, к сожалению, часто недооцениваются пациентами. Мужчин необходимо призывать, особенно из групп с высоким риском развития болезни, к регулярному ежемесячному самоанализу (самоосмотру) яичек.
Этапы продвижения заболевания
Для оценки тяжести раковой эмбриональной опухоли яичек используется TNM классификации Международного союза против рака (UICC), в настоящее время используется 7-е издание за 2009 год.
TNM классификация эмбрионального рака яичек состоит из четырех компонентов:
- Т – это особенности первичной опухоли. Считается, проникновение кровеносных сосудов в опухоль и к основным прилегающим органам (например, оболочек яичек, придатка яичка, семенного канатика, мошонки).
- N – это отсутствие или наличие, а также степень метастазирования в региональные лимфатические узлы. В случае такого рода опухоли, повреждаются узлы, которые расположены на задней поверхности брюшной полости, близко к позвоночнику и проходящих там больших сосудах. Это называется забрюшинное пространства. Считается, что эти лимфатические узлы связаны функционально с яичками, так как чрезвычайно редко при раке яичка повреждаются паховые узлы. Также наблюдается необычный способ связи метастаза из забрюшинного лимфатического узла с опухолью яичка с развитием, которого формирующийся в глубине живота метастаз, затем спускается в мошонку, соединяясь друг с друга кровеносными и лимфатическими сосудами.
- М – это наличие отдаленных метастаз в органах (например, легкие, печень, кости, головной мозг) или в лимфатических узлах, кроме региональных, например, узлы в груди, в надключичной области, или в паху.
- S – это наличие характерных концентраций биологических маркеров опухоли в сыворотке крови. Биологические маркеры будут рассмотрены ниже.
В зависимости от указанной выше шкалы TNM определяется степень тяжести заболевания и, соответственно, дальнейший прогноз лечения и жизни. Существует несколько степеней тяжести в зависимости от стадии развития рака и связанных с прогнозом пациента. Степень "0" означает, что рак локализирован только в семенных канальцах в яичке и не проник еще в какие-либо структуры органа. На этой стадии, прогноз отличный. Степень "IIIC» - самая высокая - означает, что опухоль очень распространилась и прогноз хуже. Таким образом, низшая ступень классификации – это лучше прогноз и менее интенсивное лечение.
После хирургического удаления измененных яичек у пациентов с раком половых клеток, чья болезнь распространилась через кровь или лимфу в организм (повреждены лимфатические узлы или имеются отдаленные метастазы), после использования необходимых тестов распределяются в соответствующие прогностические группы. Пациенты, которые не имеют признаков метастатического рака, после удаления яичек не участвуют в этом разделении. Создано три прогностические группы, с учетом следующих фактов:
- При более высоких уровнях биологических маркеров рака, прогноз, как правило, сложнее. Концентрации альфа-фетопротеина плода, хорионического гонадотропина, лактатдегидрогеназы и разделены на четыре группы: от S0- все маркеры в пределах нормы, до S3 - один из маркеров, два или все значительно выше нормального значения, S1 и S2 косвенные биохимические маркеры.
- Известно, что метастазы в других органов помимо легких (головной мозг, печень, кости) препятствуют восстановлению пациента.
- Герминогенные опухоли у мужчин, как правило, вырабатываются в яичках. Очень редко опухоль может возникнуть в другом месте, но всегда в средней линии тела.
- Пациенты, с чистой семиномой, были выделены в группу с исключительно хорошим или косвенным прогнозом.
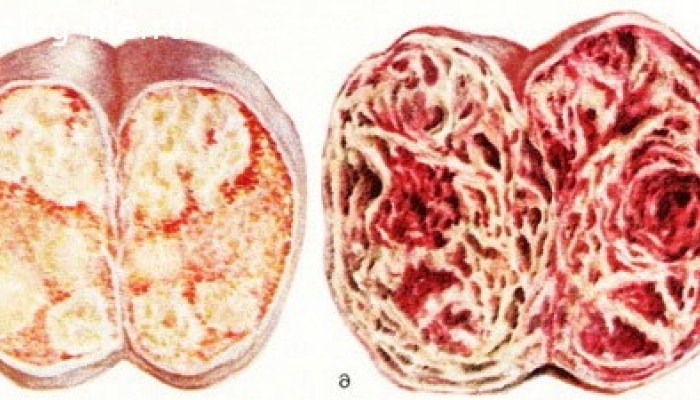
Морфологические типы
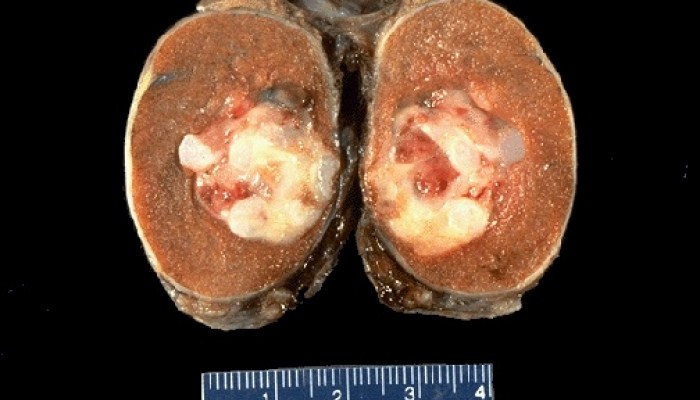
Опухоли, возникающие в яичках, в большинстве случаев происходят из клеток зародыша. Они могут значительно отличаться по внешнему виду под микроскопом от клинического течения. Их общей чертой является происхождение из половых клеток, т.е. клеток, которые должным образом формируют сперматозоиды. Рак яичка также может быть образован из других клеток этого органа, но этот тип рака встречается редко или крайне редко.
Выделяют следующие формы инвазивного эмбрионального рака яичка:
- Типичная семинома
- Сперматоцитарная семинома
- Взрослый тип эмбриональная карцинома
- Детский тип эмбриональная карцинома, опухоль желточного мешка
- Хорионкарцинома
- Тератомы
Из-за специфического поведения типичной клинической семиномы в чистом виде и высокой чувствительности опухоли к ионизирующей радиации, зародыши раковых больных разделены на две группы:
- Пациенты с типичной семиномой – это 25-35% пациентов с опухолями половых клеток. Эта форма рака наиболее часто встречается в четвертом десятилетии жизни. Это злокачественное заболевание с метастатическим потенциалом, но метастазы встречаются сравнительно поздно. Этот вид рака имеет менее агрессивное течение и имеет высокую чувствительность к ионизирующей радиации. Семинома сперматоцитарная является редкой формой рака, который почти никогда не дает метастазов.
- Пациенты с эмбриональной карциномой. Этот тип опухоли развивается у несколько более молодых пациентов, как правило, в третьей декаде жизни. Опухоль может состоять из одного или более видов типов рака смешанных вместе.
Диагностика рака яичка
Диагностика заболевания, его тяжести и дальнейшее лечение начинается с беседы с врачом и тщательного медицинского обследования. У молодых мужчин это самая распространенная злокачественная опухоль. Если к специалисту обращается молодой человек с очень тяжелыми симптомами рака и множественными метастазами - всегда исследуют яички, при обнаружении опухоли в таких случаях, это может спасти жизнь.
После нахождения опухоли в яичке пациента направляют на ультразвук тестикул (ультразвуковое исследование показывает внутреннюю структуру яичек), тест безболезненный и неинвазивный, а также безвреден для яичек.
В случае тестикулярной опухоли пациента направляют на хирургическое удаление яичек - орхиэктомию. Биопсия яичка через мошонку является ошибкой и не проводится. Структура опухоли и тестикул оценивается под микроскопом - это гистологическое исследование, которое позволяет определить тип рака и его местное развития. Таким образом, удаление не является лишь частью лечения, а также и диагностики. Удаление тестикул может быть отменено в исключительных случаях, когда состояние больного тяжелое и диагноз не вызывает сомнений, и существует необходимость в быстром лечении другими способами.
Компьютерная томография грудной клетки, брюшной полости и органов малого таза помогает определить дальнейшую тактику лечения. Целью является визуализировать возможные метастазы в регионарных лимфатических узлах или отдаленные метастазы. Без этого исследования не представляется возможным определить тяжесть заболевания и дальнейший ход лечения. Это исследование проводится с использованием ионизирующего излучения и введением внутривенного контраста.
В некоторых случаях - когда болезнь очень распространенна и есть тревожные признаки, также проводят томографию мозга.
КТ используется для ретроспективной оценки прогресса лечения и мониторинга больных после лечения для выявления возможного рецидива.
В соответствии с действующим состоянием эмиссионной томографии исследование позитронно (ПЭТ-КТ) не играет никакой роли в диагностике пациентов после орхиэктомии. Это метод, который можно использовать в отдельных случаях для оценки результатов у пациентов с семиномы ядра.
МРТ или ЯМР – это магнитно-резонансная томография. Это альтернатива КТ, и особенно полезно в случае подозрения на наличие метастаз в головном или спинном мозге. В исследовании не используется опасная доза излучения, но длится гораздо дольше, чем КТ.
Существует также достаточно дорогой процесс тестирования:
При постановке диагноза необходимо также последовательное (до и после орхидэктомии) определение биологических маркеров опухоли, это вещества, которые она выделяет в кровь. Их обозначение необходимо для определения стадии (функция S) и, следовательно, - для определения соответствующего лечения и прогноз. Уменьшение опухолевых маркеров после лечения указывает на терапевтический успех, а повторной рост может соответствовать развитию рецидива.
Биологические опухолевые маркеры из зародышевых клеток, которые играют важную роль для диагностики:
- Бета-субъединица хорионического гонадотропина (βHCG). Присутствует всегда и в значительных количествах выделяется хорионкарциномой. Может, но не обязательно секретироваться эмбриональной карциномой взрослых и типичной семиномой.
- Альфа-фетапротеин плода (АФП). Присутствует всегда и в значительных концентрациях выделяется эмбрионального типа карциномой у детей. Может (но не обязательно) быть при эмбриональной карциноме взрослых. Типичная семинома никогда не выделяет это вещество, и найти высокую концентрацию АФП у пациента позволяет идентификации сперматоцитарной семиномы, даже если в подготовке гистопатологическому исследованию предполагали лишь типичную семиному.
- Лактатдегидрогеназы (ЛДГ). Наименее специфический маркер. Тем не менее, определение активности этого фермента необходимо для разделения в прогностическую группу. Наибольшая активность фермента встречается у пациентов с семиномой.
Выполнение набора тестов позволяет диагностировать заболевания и определить стадии завершения. Точная диагностика типа опухоли, ее тяжести, и прогностических групп метастатической болезни необходимо для разработки надлежащей схемы лечения.
Лечение рака яичек у мужчин
При лечении эмбрионального рака используются хирургия, химиотерапия, лучевая терапия. А чаще, сочетание этих методов на различных этапах лечения, которое называется комбинированной терапией.
Первый стандартный шаг в лечения данного вида опухоли заключается в удалении яичка в полном объеме, в том числе придатка и высокой перевязки семявыносящего протока. Яичко должно быть удалено из разреза в паховой области. Необходимо избегать нарушения строения мошонки, потому что такая операция способствует образованию метастаз в паховых узлах, которые при выполнении орхидэктомии с разрезом в паху встречаются чрезвычайно редко. Шрам после орхидэктомии невелик, а также возможна имплантация протеза яичек у пациентов, которые не принимают внешний вид мошонки после оперативного вмешательства.
Другая процедура, как правило, осуществляется у онкологических больных, в начальной стадии забрюшинная лимфодиссекция – эта операция включает в себя удаление лимфатических тканей забрюшинного пространства. Это делается чаще всего у пациентов с карциномой тестикул, это может быть сделано даже тогда, когда все дополнительные исследования предполагают, что бопухоль не прогрессировала за границы органа поражения и была удалена во всей своей полноте, удаления забрюшинной лимфатической ткани в этом случае уменьшает риск развития рецидива. Такое лечение часто используется в США, а в Европе такие действия применяют реже. Один несомненный признак для такого рода хирургии – это выживание раковых опухолей в забрюшинном пространстве после завершения химиотерапии у больных с карциномами яичек. Подобная процедура также используется у пациентов с семиномой половых клеток, если в забрюшинном пространстве после химиотерапии наблюдаются выжившие узлы значительных размеров.
Лучевая терапия играет большую роль в лечении семином. Если болезнь ограничена органом поражения, то следующий шаг после ее удаление может быть использование радиотерапии забрюшинных узлов, уменьшая риск рецидива.
Облучение лимфатических узлов – подобное лечение также используется у пациентов, у которых опухоль распространилась только на лимфатические узлы забрюшинного пространства и они имеют относительно небольшой размер (обычно считается пограничными узлы с поперечным размером 3 см). Лучевая терапия также используется в лечении пациентов с метастатическим раком мозга или костей.
Прорыв в лечении эмбрионального рака яичек состоит в основном из-за применения химиотерапии с использованием солей платины. Программы лечения для первой и второй линии всегда содержат платиновые соли. Среди наиболее часто используемых методов лечения являются:
- Карбоплатин один, как правило, в виде разовой дозы.
- ООП, состоящий из цисплатин, этопозид и блеомицин. Полный курс длится 21 дней. В первую неделю вводят цисплатин и этопозид, блеомицин дается три раза в неделю. Это наиболее широко используемая схема первого ряда. У некоторых пациентов можно избежать введения блеомицина, который может повредить ткани легких.
- Программа VIP (цисплатин, этопозид, ифосфамид), VeIP (цисплатин, винбластин,ифосфамид), Совет (таксол, ифосфамид, цисплатин) эти схемы также используются 21 день, которые являются схемами второго ряда.
После лечения
Следует подчеркнуть, что подавляющее большинство пациентов с опухолями половых клеток яичек завершают лечение успешно. Это почти 100% пациентов с раком, ограниченным в органе и 80% пациентов с метастатическим раком. Для этих пациентов, крайне важно участвовать в исследовательской программе контроля. Следуя рекомендациям Европейского общества онкологии, пациенты должны контролироваться в течение 5-10 лет после окончания лечения.
Врачи, которые проводят наблюдение ремиссии, должны периодически тестировать уровень опухолевых маркеров и целесообразно проводить исследования визуализации (например, рентгенологическое исследование грудной клетки, КТ брюшной полости) в соответствующие промежутки времени. Это необходимо для раннего выявления рецидива и осуществления соответствующего лечения. Медицинское обследование может также выявить опухоль в оставшемся яичке. В связи с высоким риском развития опухоли в тестикуле выжившим мужчинам рекомендуется ежемесячно проводить самопроверку яичка.
В настоящее время известно, что лечение подобного вида рака может быть связано со снижением уровня тестостерона, а также способствовать возникновению метаболических нарушений и сердечно-сосудистых заболеваний (гипертония, сердечнососудистые нарушения). Именно во время последующих визитов необходимо выполнить тестирование этих расстройств, чтобы быстро вмешаться с соответствующей корректировкой.
Профилактика рака яичка
При этом виде рака наиболее важным является раннее выявление - это так называемая вторичная профилактика. Нет известных достоверных факторов, которые следует избегать, чтобы уменьшить риск развития рака яичек.
Самоанализ мужчин, особенно из группы с более высоким риском развития рака яичек остается основным средством для ранней диагностики рака ядра. Заметив нарушения в мошонке, особенно наличие в яичках опухоли или нескольких узелков, должны незамедлительно сообщать врачу. Не стоит недооценивать такие симптомы.

