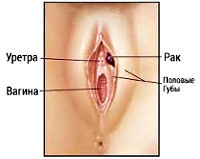
В структуре злокачественной онкогинекологической патологии рак вульвы составляет около 2–5%, уступая по частоте встречаемости раку шейки матки. раку эндометрия и раку яичников. Чаще рак вульвы развивается у женщин 65–75 лет; в репродуктивном возрасте диагностируется редко. Типичной локализацией рака вульвы служат половые губы, клитор, уретра, задняя спайка, реже процесс поражает область бартолиниевых желез.
При том, что рак вульвы относится к опухолевым процессам наружной локализации, свыше 60% пациенток обращаются к гинекологу уже на III–IV стадии заболевания. Эта проблема в гинекологии служит свидетельством низкой медицинской культуры, недостаточной профилактической работы, несвоевременности выявления фоновых и предраковых поражений вульвы.
Причины развития рака вульвы
Вопросы эпидемиологии рака вульвы раскрыты недостаточно. Считается, что механизмы, приводящие к развитию рака вульвы, запускаются в результате гормональной перестройки репродуктивной сферы в период климакса и постменопаузы. Это приводит к снижению уровня чувствительности рецепторов к эстрогену, возрастным инволютивным изменениям тканей. При неблагоприятных условиях в тканях вульвы возникают пролиферативные, диспластические изменения с последующей злокачественной трансформацией.
Рак вульвы часто развивается на фоне предшествующих дистрофических процессов половых органов - крауроза и лейкоплакии вульвы. склерозирующего лишая. К истинному предраку в гинекологии относят дисплазию вульвы (атипическую гиперплазию).
Среди факторов, которые значительно повышают вероятность возникновения рака вульвы, выделяют наличие папилломавирусной инфекции, ВИЧ. меланомы или атипичных невусов. ожирения. артериальной гипертонии. сахарного диабета. позднее наступление менархе и раннюю менопаузу. Существенную роль в развитии рака вульвы играют вредные привычки, частая смена половых партнеров, ИППП.
Классификация рака вульвы
По гистотипу в 80-90% случаев диагностируется плоскоклеточная форма рака вульвы с высокой степенью дифференцировки. У 2% пациенток выявляется злокачественная меланома вульвы ; гораздо реже – прочие формы (первичная аденокарцинома, рак Педжета. базальноклеточный рак. саркома, рак бартолиновой железы).
По типу роста различают экзофитный, узловатый, язвенный, инфильтративно-отечный рак вульвы.
Согласно международной клинической классификации, распространенность рака вульвы оценивают по стадиям FIGO (0-IV) и критериям TNM (где, T – первичная опухоль, N- регионарные лимфоузлы, M – отдаленное метастазирование):
Стадия 0 (Тis) – преинвазивный рак вульвы
Стадия I (T1) – распространение опухоли ограничено вульвой или промежностью, но не превышает в наибольшем размере 2 см:
- IА (T1А) – инвазия стромы менее 1 см
- IВ (T1B) – инвазия стромы более 1 см
Стадия II (T2) - распространение опухоли ограничено вульвой или промежностью, но превышает в наибольшем размере 2 см.
Стадия III (T3 N1) – опухолевый рост может распространяться на влагалище, нижние отделы уретры, анус, регионарные лимфоузлы с одной стороны.
Стадия IVА (Т4 N2) - опухолевый рост может распространяться на слизистую мочевого пузыря, верхние отделы уретры, прямую кишку, лимфоузлы с двух сторон.
Стадия IVB (М1) - при любой распространенности рака вульвы определяются отдаленные метастазы .
Симптомы рака вульвы
Жалобы при раке вульвы могут быть разнообразными. Типичными ранними симптомами служат жжение, раздражение, зуд вульвы, носящие приступообразный характер и усиливающиеся в ночное время.
По мере увеличения опухоли и нарушения трофики тканей появляется изъязвление слизистой, мокнутие. Отек и нарушение целостности покрова вульвы проявляются болями, серозными, кровянистыми или гнойными (при вторичном инфицировании) выделениями. Болевой синдром особенно выражен при опухоли клитора и глубокой инфильтрации тканей. При распаде опухоли может возникать массивное кровотечение, обильные зловонные выделения. При запущенном раке вульвы отмечается отечность лобка, конечностей, нарушение мочеиспускания, запоры.
Метастазирование рака вульвы происходит лимфогенным способом; при этом первоначально поражаются паховые, затем подвздошные и подчревные лимфоузлы. Общими проявлениями рака вульвы на поздних стадиях служат субфебрилитет, утомляемость, слабость, снижение трудоспособности.
Диагностика рака вульвы
Первичным методом распознавания рака вульвы служит гинекологический осмотр. Визуально в области малых или больших половых губ, клитора, уретры могут обнаруживаться небольшие узелки, изъязвления, бородавчатые или пигментированные образования, отличающиеся по цвету от неизмененных тканей. Для детального осмотра атипичных участков вульвы проводится вульвоскопия (кольпоскопия ).
В процессе диагностики выполняется взятие и исследование (микроскопическое, цитологическое, бактериологическое) мазков с поверхности новообразования, из влагалища и цервикального канала. Решающим методом в диагностике рака вульвы является биопсия наружных половых органов с последующим гистологическим рассмотрением материала.
Для стадирования рака вульвы, определения степени процесса и наличия метастазов проводится УЗИ малого таза, УЗИ брюшной полости и лимфоузлов, рентгенография грудной клетки ; по показаниям - цистоскопия. аноскопия. ректоскопия. При необходимости пациентку консультируют пульмонолог. проктолог. уролог .
Лечение рака вульвы
Наиболее широко при раке вульвы используются хирургические и лучевые методы лечения; также возможно проведение фотодинамической терапии, лазерной аблации и химиотерапии.
При стадии 0 (раке вульвы in situ) производится широкая эксцизия (иссечение) опухолевого очага или абляция вульвы. При более распространенном поражении и инвазивном росте (стадия I) показана вульвэктомия с односторонней лимфаденэктомией. Вульвэктомия заключается в удалении клитора. половых губ, жировой клетчатки в зоне лобка.
Выявление рака вульвы в стадии II является основанием для проведения радикальной вульвэктомии с двусторонней лимфаденэктомией пахово-бедренных узлов. Если опухоль локализуется в области клитора, требуется выполнение пахово-бедренно-подвздошной лимфаденэктомии. При заинтересованности лимфоузлов хирургический этап удаления рака вульвы дополняется послеоперационным облучением регионарных зон.
При резектабельном раке вульвы на стадии III лечение начинают с радикальной вульвэктомии, двусторонней пахово-бедренно-подвздошной лимфаденэктомии с последующим дистанционным облучением всех заинтересованных зон.
Возможности хирургического лечения рака вульвы на стадии IV зависят от распространенности опухолевого поражения на соседние структуры. В ряде случаев выполняется радикальная вульвэктомия, удаление прямой кишки, мочевого пузыря, влагалища, клетчатки, экстирпация матки с дальнейшим облучением зон метастазирования.
При нерезектабельном раке вульвы лечение начинают с проведения лучевой (химиолучевой) терапии, затем, по возможности, выполняют хирургический этап.
Прогноз при раке вульвы
Последующий прогноз определяется исходной стадией рака вульвы и радикальностью проведенного лечения. Самое агрессивное течение имеет рак вульвы, локализующийся в области клитора, а также с инфильтративно-отечным типом роста; наиболее благоприятное – опухоли малых половых губ; промежуточное – рак больших половых губ.
Трехлетняя выживаемость при комбинированной терапии рака вульвы составляет в 63-70%, пятилетняя - 57-60%; при проведении только лучевой терапии - соответственно 50% и 30%.

