Интрамедуллярные опухоли составляют около 4% по отношению ко всем опухолям центральной нервной системы.
Астроцитомы и эпендимомы составляют 80%-90% всех интрамедуллярных опухолей. Значительно реже встречаются олигодендроглиомы, ганглиомы, гемангиобластомы, метастазы и некоторые другие новообразования.
Клиническая картина
Клинические проявления интрамедуллярных опухолей различны. Боль в спине является наиболее частым симптомом интрамедуллярных опухолей у взрослых людей и в 60-70 % случаев является первым признаком заболевания. Локализация боли первоначально соответствует уровню новообразования.
В ряде случаев заболевания манифестируется неврологическим дефицитом. Характер нарушений определяется уровнем развития новообразования:
- при опухолях в шейном отделе нарушения наиболее выражены в руках и чаще проявляются чувствительными расстройствами в виде парестезий и дизестезий с последующим присоединением верхнего парапареза по перифеническому типу с развитием проводниковых нарушений ниже уровня поражениия;
- при поражении грудного отдела спинного мозга симптомы проявляются в виде спастики и сенсорных нарушений в ногах. Характерно развитие чувствительных нарушений от каудальных отделов к дистальным. Весьма часто развиваются нарушения мочеиспускания по типу задержки;
- опухоли на поясничном уровне и уровне конуса чаще манифестируются упорными болями в спине и ногах. Сходство корешковых болей при остеохондрозе позвоночника и новообразовании поясничного уровня требует тщательной дифференциальной диагностики. Типичны нарушения функций тазовых органов, проявляющиеся задержкой мочеиспускания и дефекации, нарушением эрекции.
Астроцитомы - чаще возникают у людей молодого и среднего возраста. При этом, злокачественный характер астроцитом возрастает с 10 до 20% при сравнении детской и взрослой выборки пациентов. Наблюдаются инфильтративно растущие опухоли без отчетливых границ и четко отграниченные (Рис. 1).В отличие от эпендимом в астроцитомах спинного мозга часто встречаются интрамедуллярные кисты.
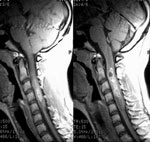
Рис. 1 Саггитальные МРТ с контрастным усилением анапластической астроцитомы на уровне С2-С5 позвонков
Эпендимомы - наиболее часто встречающиеся интрамедуллярные опухоли. В противоположность астроцитомам, эти опухоли редки в детском возрасте и юности и чаще возникают у людей среднего и пожилого возраста (Рис.2).
До половины всех эпендимом спинного мозга развиваются из терминальной нити .Большинство эпендимом спинного мозга гистологически доброкачественные.Эпендимомы обычно выглядят как красновато-серые массы, умеренно васкуляризированные (Рис.3).Чаще всего видна отчетливая граница опухоли и неизмененной ткани спинного мозга.
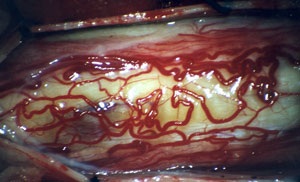
Рис. 3 Интраоперационное фото эпендимомы до вскрытия арахноидальной оболочки. Темно-серого цвета опухоль просвечивает сквозь вещество спинного мозга.
Гемангиобластомы составляют от 1 до 8 % всех интрамедуллярных опухолей и представляют собой обильно васкуляризированную опухоль, преимущественно локализующуюся в шейном отделе. Гемангиобластомы спинного мозга встречаются спорадически, однако до 25 % случаев они являются проявлениями синдрома Гиппель-Ландау.Отек мозговой ткани, характерный для развития данного вида опухолей, может имитировать кисту спинного мозга при проведении МРТ исследования.Превалирование клеточных структур или новообразованных сосудов определяет гистологический тип строения новообразования:
- клеточный тип - характеризуется превалированием клеточных элементов над сосудами;
- ретикулярный – наличием многочисленных сосудов с небольшим количеством агрегированных стромальных клеток, расположенными между сосудами.
Рост опухоли может сопровождаться развитием гематомиелии или субарахноидального кровоизлияния .
Особенности хирургической техники.
Оперативное вмешательство осуществляется под эндотрахеальным наркозом в положении больного на животе или на боку. Целесообразно проведение интраоперационного исследования соматосенсорных и моторных вызванных потенциалов на этапах удаления опухоли для контроля объема резекции.
Для доступа производится срединный разрез кожи и мягких тканей и скелетирование остистых отростков и дужек с обеих сторон. Выполняется ляминэктомия в каудальном направлении от верхнего уровня опухоли, определенном при МРТ с контрастированием. Из-за высокой частоты спинальной деформации после обширных ляминэктомий, рекомендуется проведение резекции дужек единым блоком с последующей реконструкцией дефекта.
Разрез ТМО осуществляется по средней линии с разведением краев разреза на лигатурах. В процессе подшивания краев ТМО целесообразно сохранять целостность арахноидальной оболочки во избежании обильного истечения ликвора или кровотечения. Последующая ревизия спинного мозга может не выявить изменений на его поверхности, кроме незначительного венозного застоя, который чаще встречается у каудального полюса опухоли.
Миелотомия обычно выполняется по задне-срединной линии. Так как спинной мозг может быть ротирован за счет объемного процесса, заднее-срединная линия может быть определена путем верификации срединной точки между дорзальными корешками каждой стороны. Крупные вены, которые выходят из заднее-срединной линии также могут помочь в идентификации средней линии. Срединные сосуды пиальной оболочки коагулируются малым током. Пиальная оболочка рассекается в бессосудистой зоне. Миелотомия должна производится в каудальном направлени на протяжении всей опухоли.После миелотомии производится разведение задних столбов при помощи микропинцета или диссектора. Опухоль в первую очередь удаляется в области максимального утолщения спинного мозга. Необходимо в начале удаления опухоли определить ее ростро-каудальное распространение. Этим определяется, также, и протяженность выполняемой миелотомии. Важнейшим этапом является забор биопсийного материала для проведения срочного гистологического исследования, так как в ряде случаев (например при верификации злокачественной астроцитомы без четких контуров), оперативное вмешательство может быть ограничено проведением эксплоративной ляминэктомии.Внешний вид опухоли в большинстве случаев характеризует ее гистологическое строение и определяет тактику удаления. Эпендимомы выглядят красновато или буровато-серыми, имеют мягкую консистенцию, с изредка блестящей поверхностью и часто хорошо отграничены от окружающего мозгового вещества. Сосуды опухоли, врастающие в спинной мозг и фиброзная адгезия между спинным мозгом и опухолью коагулируется и тщательно разделяется. Данный прием позволяет выделить боковые поверхности и полюса опухоли, удалив новообразование одним блоком. Возможно применение ультразвукового отсоса при значительных размерах опухоли. Большие опухоли удаляются кускованием. Питающие артерии идентифицируются и пересекаются. Применение электрокоагуляции должно быть ограничено. Желательно применять щадящие методы гемостаза – гемостатические материалы, орошение физиологическим раствором. Важно удалить новообразование в полном объеме исключив рецидивирование. Полнота удаления контролируется тщательной ревизией ложа опухоли, особенно в области полюсов.
В ряде случаев астроцитома может быть также хорошо отграничена от окружающего мозгового вещества. В большинстве своем существует разница в цвете между опухолью и окружающим спинным мозгом. Периодическое использование интраоперационного ультразвукового отсоса может помочь в удалении опухоли. Изменение моторных и сенсорных вызванных потенциалов или отсутствие границы опухоли должны быть сигналом прекращения удаления.
Техника удаления гемангиобластом сходна с той, что применяется для резекции интрамедуллярных спинальных артерио-венозных мальформаций. Большинство гемангиобластом располагаются на дорзальной или дорзо-латеральной поверхности пиальной оболочки, что позволяет избежать значительной миелотомии. Все диссекции и манипуляции должны проводится на поверхности опухоли. Внедрение в опухоль для декомпрессии опасно из-за возможного кровотечения, которое трудно контролируется и может полностью перекрыть поле зрения. Выделение новообразования должно проводится по поверхности опухоли, с коагуляцией питающих артерий и опухолевой капсулы. Гемангиобластомы обычно хорошо капсулированы и легко отделяются от окружающего спинного мозга. После удаления опухоли, ложе обследуется и все точки кровотечения обкладываются ватниками и промываются теплым физ. раствором.
Закрытие раны начинают с ушивания ТМО. В случаях, когда производится незначительное удаление опухоли может использоваться пластика ТМО, для этого предпочтительнее собственная fascia lata или синтетическая оболочка Накладываются послойные швы на мышцы, апоневроз, подкожную клетчатку, кожу.
В раннем послеоперационном периоде у многих пациентов отмечаются нарушения глубокой чувствительности с длительным но хорошим регрессом. Двигательные нарушения, при отсутствии значительной травмы проводников носят транзиторный характер. Темп неврологического восстановления после удаления интрамедуллярной опухоли достаточно медленный, функциональное улучшение относительно дооперационного статуса обычно связано с разработкой индивидуальной программы реабилитации.
Отдаленные результаты хирургического лечения несомненно зависят от гистологической природы опухоли. Опыт лечения интрамедуллярных эпендимом говорит о том, что длительная остановка роста опухоли или даже излечение достигается только путем микрохирургической резекции. Хотя эти некапсулированные опухоли хорошо отграничены и не инфильтрируют окружающий спинной мозг, они рыхлые и часто спаяны со спинным мозгом, в связи с чем, в большинстве случаев удаляются субтотально. В отдаленном послеоперационном периоде необходим периодический неврологический и МРТ контроль пациента для ранней верификации возможного рецидива. В случае рецидивирования новообразования, в зависимости от возраста пациентов и клинических проявлений производится реоперация. Лучевая терапия может применяться в случаях невозможности тотального удаления опухоли.
Сведения об отдаленных результатах лечения астроцитом весьма противоречивы. В большинстве случаев результаты лечения определяются степенью элокачественности опухоли и полнотой удаления.

