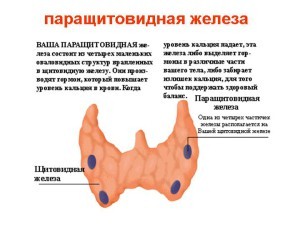
Паращитовидная железа – орган эндокринной системы. Их четыре-двенадцать. Расположены эти небольшие эндокринные железы около щитовидной железы. Обычно – за правой и левой долями зоба. Поэтому их называют еще околощитовидными.
Функции паращитовидной железы
Паращитовидная железа регулирует кальциевый и фосфорный обмен в организме. Осуществляется это посредством следующих гормонов:
- паратгормона (другие названия – кальцитрин, паратиреоидин; поддерживает на соответствующем уровне концентрацию в крови ионов кальция);
- кальцитонина (в небольших количествах этот гормон также вырабатывают щитовидная и вилочковая железы).
Гормоны паращитовидной железы при необходимости снижают или повышают уровень кальция в крови. Происходит это следующим образом: специальные клетки, чувствительные к кальцию в крови, определяют его содержание; если кальция меньше положенного уровня, рецепторы паращитовидной железы активируются и секретируют в кровь паратгормон; если кальция больше – кальцитонин.
Патологии фосфорно-кальциевого обмена в организме связаны, прежде всего, с:
- врожденным отсутствием или недоразвитием околощитовидных желез;
- удалением их в ходе хирургической операции;
- нарушением секреции гормонов-антагонистов;
- отсутствием чувствительности рецепторов тканей к паратгормону.
Результат нарушенного фосфорно-кальциевого обмена – различные эндокринные заболевания.
Возрастные особенности паращитовидной железы
Паращитовидная железа начинает формироваться еще в утробе матери, не сроке пять-шесть недель. После рождения на свет ребенка суммарная масса этих желез – от шести до девяти миллиграмм. С возрастом суммарный вес увеличивается:
- у детей одного года – от восемнадцати до тридцати шести миллиграмм;
- у детей пяти лет – от тридцати шести до семидесяти миллиграмм;
- у детей десяти лет – от семидесяти до ста миллиграмм;
- после двадцати лет – от ста двадцати до ста сорока миллиграмм. Это цифра сохраняется до глубокой старости.
Наибольшая активность околощитовидных эндокринных желез характерна для первых двух лет жизни. Довольно высокий уровень поддерживается до семи лет.
Паращитовидная железа у женщин весит немного больше, чем у мужчин.
Заболевания паращитовидной железы
Все болезни паращитовидной железы традиционно объединяют в две группы:
- связанные с избытком паратгормона;
- связанные с недостатком паратгормона.
Также имеют место состояния, продиктованные расстройством чувствительности отдельных органов к паратгормону.
Гиперпаратиреоз
Группа заболеваний, протекающих с избыточной секрецией паратгормона.
- аденома паращитовидной железы (опухоль одной или нескольких желез);
- гиперплазия (разрастание, увеличение паращитовидной железы);
- рак желез (очень редко);
- хроническая почечная недостаточность;
- врожденные патологии метаболизма витамина D;
- болезни желудочно-кишечного тракта;
- длительная противосудорожная терапия.
- поражение костной системы (образование опухолей, кист, патологические переломы, размягчение костей);
- поражение почек (нефрокальциноз, нефролитиаз, полиурия, мочекаменная болезнь);
- нарушение работы пищеварительной системы;
- нарушение психики (депрессия, психоз, снижение памяти);
- быстрая утомляемость и слабость мышц;
- сильная жажда.
- хирургическая операция (удаление узлов, новообразований, измененных тканей околощитовидных желез);
- медикаментозная терапия (назначается после операции для коррекции состояния).
Гипопаратиреоз
Недостаточная работа паращитовидных желез приводит к снижению уровня паратгормона. В результате происходит уменьшение количества кальция в крови с одновременным увеличением количества фосфора.
- удаление или повреждение в результате операции паращитовидных желез;
- врожденное недоразвитие или отсутствие околощитовидных желез.
- мышечные спазмы;
- онемение конечностей, озноб;
- приступы судорог;
- сухость кожи;
- хрупкость ногтей и зубов;
- дерматиты;
- спазм лицевых мышц, длительные судорожные приступы (с развитием заболевания).
- введение препаратов кальция и витамина D;
- дополнительный прием магния, седативных и спазмолитических средств;
- магниево-кальциевая диета;
- ультрафиолетовые лучи.
Данные методы применяются в комплексе.

