Дневник эндоскописта-проктолога (В. Рубцов)
Сегодня решил начать вести дневник эндоскописта. Почему? Потому что в течение сентября-октября 2012 г. выполнил около 160 колоноскопий и у 9 пациентов впервые обнаружил рак толстой кишки. 9 впервые выявленных случаев колоректального рака на 160 колоноскопий (5,6%) - это много!
Запомнился тренер по боксу 64 лет. История заболевания насчитывает всего одну неделю! Вдруг взял да и случился впервые в жизни запор. Пошёл к терапевту, который проявил бдительность и направил пациента на колоноскопию. При эндоскопическом исследовании - стенозирующий рак прямой кишки. Это говорит о том. что рак кишечника коварен и может длительное время развиваться бессимптомно. Когда появляются симптомы (запор, ложные позывы на низ, примесь крови к калу и т.п.) опухоль, как правило, уже "вошла в силу" и имеет большую власть над жизнью больного.
У женщины 48 лет история заболевания длилась около 3 месяцев. Это редкость, когда терпят всего 3 месяца. Обычно с деликатными жалобами к врачу не обращаются гораздо дольше! А жалобы были на неустойчивый стул со скудными примесями крови и дискрмфорт внизу живота. Ни похудания, ни потери аппетита, ни слабости, ни боли, ни повышения температуры. При колоноскопии - суживающая просвет опухоль ректосигмоидного отдела толстой кишки. При МРТ (магнитно-резонансной томографии) органов малого таза, к счастью, прорастания опухоли в окружающие ткани не выявлено и, следовательно, имеется реальный шанс выиграть счастливую путёвку в жизнь - выполинть радикальную операцию. При УЗИ печени метастазов также не выявлено, что существенно повышает шанс успешно справиться со смертельно опасным заболеванием.
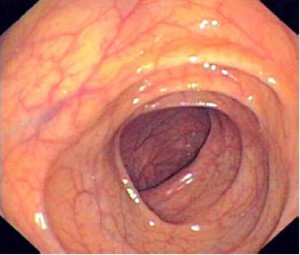
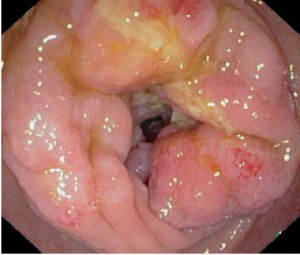
Так врач-эндоскопист видит нормальную кишку и запущенный рак.
Две пожилые женщины, обеим по 70 с небольшим лет, имели схожие жалобы: периодические схваткообразные боли в животе в сочетании с неустойчивым стулом. Примеси крови к калу не было, похудание в обоих случаях было умеренным (на 5-6 кг). Одна пациентка мучилась два года (дела, дача, внуки), всё терпела и, к сожалению, дотерпелась до запущенной опухоли сигмовидной кишки. Вторая пациентка была как раз сегодня. У неё я обнаружил стенозирующий (суживающий просвет) рак ректосигмоидного отдела толстой кишки. История её такова. Больна полгода. В августе в связи с приступом острых болей в левой половине живота по "скорой помощи" была доставлена в дежурный хирургический стационар. Осмотрена хирургом, который хирургической патологии не обнаружил. После этого пациентка направлена на консультацию в инфекционное отделение уже другой больницы в связи с тем, что у неё во время недолгого наблюдения в хирургическом стационаре несколько раз был жидкий стул, после которого, между прочим, больной стало намного легче. Инфекционное поражение кишечника также было исключено и больная отправлена домой без рекомендаций о необходимости обследования кишечника. В итоге полгода было упущено и вероятность радикального хирургического лечения рака кишечника у этой больной явно невелика.
У последнего пациента 70 лет сегодня я обнаружил запущенный рак слепой кишки. История заболевания насчитывает полгода, так как ровно полгода назад у пациента обнаружили необъяснимое снижение показателя гемоглобина крови (анемию). Тогда никто не подумал о токсико-анемической форме рака толстой кишки . при котором анемия (малокровие) является начальным симптомом. Почему этого пациента всё-таки стали обследовать сейчас? Потому что появились боли в животе! Но много бесценного времени опять-таки упущено, так как каждый потерянный месяц с момента проявления симптоматики отнимает 10% от успеха лечения. Вот такие "аппетиты" у рака кишечникка.
Сегодня по-настоящему проникся новым заветом России XXI века "Дальше сами!", когда, наконец, обнаружил в интернете превосходный иммунохимический тест на скрытую кровь в кале «ИммуноХРОМ-ГЕМ-Экспресс» . Призываю всех в возрасте 40-75 лет ежегодно самостоятельно проводить тестирование в домашних условиях, даже если Вы считаете себя практически здоровыми. Если тест покажет наличие в кале скрытой крови, то не теряйте время, а срочно пройдите колоноскопию!

Так выглядит этот надёжный и доступный по цене отечественный тест.
Уже четверг, неделя проходит быстро. В понедельник 3 декабря у двух мужчин 61 и 62 лет обнаружил запущенный рак: в первом случае ректосигмоидного отдела, во втором - сигмовидной кишки. Нельзя сказать, что у этих пациентов рак кишечника протекал бессимптомно, поскольку у обоих имело место выделение видимой крови вместе с калом. Но даже наличие этого вопиющего симптома не помогло пациентам своевременно пройти эндоскопическое обследование толстой кишки. В обоих случаях понадобилось полгода (. ), чтобы пациенты попали по назначению, т.е. в кабинет колоноскопии для уточнения диагноза. В итоге отдалённый прогноз, мягко говоря, относительно неблагоприятный.
Как правило, самым частым симптомом рака правых отделов толстой кишки (слепая кишка, восходящий отдел и печёночный изгиб ободочной кишки) является анемия (малокровие), но проявление псевдовоспалительной формы рака также возможно. Сегодняшний случай является показательным примером псевдовоспалительной формы колоректального рака. У женщины 39 лет десять дней назад развились острые боли в правой половине живота. До этого момента в течение последних трёх месяцев она ощущала непонятное недомогание и отмечала снижение работоспособности. В экстренном порядке больная была госпитализирована в дежурный хирургический стационар, где был поставлен диагноз "Аппендикулярный инфильтрат?". При данной форме острого аппендицита экстренную операцию не выполняют, а начинают с консервативного лечения (антибиотики, противовоспалительные препараты, диета и др.). Если это действительно аппендикулярный инфильтрат, то возможно два исхода: 1). рассасывание инфильтрата с последующим удалением аппендикса в плановом порядке; 2). абсцедирование воспалительного инфильтрата, т.е. образование гнойника, который вскрывают. У данной пациентки противовоспалительное лечение привело к улучшению общего состояния, исчезновению болей и даже некоторому уменьшению "инфильтрата". Но у опытных хирургов оставались обоснованные сомнения в отношении истинной природы заболевания. Для уточнения диагноза больная была направлена на колоноскопию, при которой в средней трети восходящей ободочной кишки я обнаружил раковую опухоль, занимающую 1/2 окружности просвета на протяжении около 5 см. В зоне устья аппендикса никаких воспалительных проявлений не было. Вот и конец истории о том, как "хитрый" колоректальный рак умело скрывался под маской острого аппендицита, но в итоге был разоблачён. Поскольку при компьютерной томографии органов брюшной полости ничего подозрительного на метастатическое поражение внутренних органов не обнаружено, больной планируется выполнить радикальную операцию и спасти жизнь. Со своей стороны я жлелаю этой молодой женщине скорейшего выздоровления!
Вчера проводил осмотр сигмовидной кишки мужчине 59 лет. Около двух месяцев назад ему была выполнена экстренная операция по поводу острого аппендицита. Во время операции помимо аппендицита, осложнённого перитонитом, была выявлена стенозирующая опухоль сигмовидной кишки. Помимо удаления аппендикса и дренирования брюшной полости больному была наложена колостома (как говорят в народе, "вывели кишку"). Жизнь больного была спасена, но при выписке никто из врачей не сказал, что ему необходимо ежедневно ставить небольшие (по 500-700 мл) очистительные клизмы. В результате в отключённых нижних отделах толстой кишки образовалось два каловых камня, что значительно затруднило не только подготовку к исследованию, но и проведение гибкой сигмоидоскопии, назначеной с целью биопсии опухоли, поскольку операционного материала оказалось недостаточно для гистологического подтверждения диагноза рака. Вывод: отключённую кишку необходимо заставлять "работать", то есть выводить скапливающееся в ней содержимое (слизь, бактериальные массы, слущенный эпителий и др.). Это делается с помощью небольших ежедневных очистительных клизм, возможно с некрепким настоем аптечной ромашки.
Сегодня обнаружил стенозирующий рак печёночного изгиба ободочной кишки у 89-летнего мужчины. Если вы скажете, что в этом нет ничего удивительного, то будете правы. Но всё дело в том, что в мае 2012 г. т.е.около 8 месяцев назад, я выполнил этому же мужчине тотальную колоноскопию и обнаружил лишь два мелких, гистологически безобидных полипа ободочной кишки. В то время пациент получал эффекктивную медиаментозную терапию по поводу рака простаты. В течение последних двух месяцев пациент заметно похудел, появились боли в животе, которые требовали приёма анальгетиков. Поводом для повторного эндоскопического исследования толстой кишки послужил эпизод острой кишечной непроходимости (схваткообразные боли в животе, неотхождение газов и вздутие живота, отсутсвие стула, тошнота и рвота застойным кишечным содержимым с каловым запахом), который развился несколько дней назад. Непроходимость удалось устранить консервативными средствами. Несмотря на наличие в анамнезе послеоперационной спаечной болезни брюшной полости, имелись обоснованные подозрения именно на обтурационную, а не спаечную причину кишечной непроходимости. Колоноскопия подтвердила эти подозрения. Этот случай говорит о том, что стенозирующий колоректальный рак может образоваться в течение нескольких месяцев. Поэтому при наличии клинической симптоматики низкой кишечной непроходимости всегда необходимо исключить стенозирующий рак толстой кишки. При этом отрицательные данные колоноскопии, выполненной несколько месяцев назад, не должны смущать клинициста при назначении повторного эндоскопического или рентгенологического исследования.
Мужчина 78 лет был направлен на колоноскопию терапевтом с диагнозом "Анемия неясной этиологии". При сборе анамнеза я задал вопрос о выделении крови из прямой кишки. Пациент рассказал, что на протяжении последних трёх месяцев периодически (1 раз в 5-7 дней) замечает выделение алой крови из прямой кишки, причём в значительных количествах. Много лет страдает гипертнической болезнью, медикаментозная коррекция которой оставляет желать лучшего, а также хроническим геморроем. Слабость, одышку при физической нагрузке и длительной ходьбе отмечает в течение последних двух месяцев. Похудания нет, аппетит хороший. При осмотре области ануса и пальцевом исследовании прямой кишки - крупные внутренние и наружные геморроидальные узлы. Казалось бы всё ясно: рецидивирующие геморроидальные кровотечения на фоне подъёмов артериального давления, осложднённые постгеморрогической анемией. Подготовка к колоноскопии проводилась Фортрансом. При эндоскопическом исследовании вплоть до самого "сюрприза" - тонус и просвет нормальные, рельеф складок обычный, слизистая бледная, анемичная (в общем анализе крови гемоглобин 70 г/л), патологических выделений в просвете нет. "Сюрпризом" оказалась многоузловая раковая опухоль, локализующаяся в основном в слепой кишке с вовлечением в процесс начального отдела восходящей кишки. Выглядела опухоль примерно так:

Выводы: 1. При выделении крови из прямой кишки и анемии необходимо осматривать все отделы толстой кишки, даже если источник кровотечения, казалось бы, бросается в глаза. 2. Кровоточащий геморрой может сосуществовать с некровоточащим раком кишечника.
Мужчина 76 лет, оперирован по поводу стенозирующего рака средней трети сигмовидной кишки в марте 2013 г (выполнена резекция сигмовидной кишки). Послеоперационный период осложнился гематомой послеоперационного шва, которую дренировали несколько раз (получал антикоагулянты для профилактики тромбоза). В последующем развился лигатурный свищ, который закрылся в конце мая после извлечения лигатуры. При контрольной колоноскопии в средней трети восходящей ободочной кишки визуализируется ворсинчатая опухоль уплощённого типа, занимающая 1/2 окружности просвета на протяжении около 4,5 см. Если данные биопсии не покажут злокачественного роста, то пациенту можно выполнить эндоскопическую резекцию ворсинчатой опухоли. Тем более, что в отношении открытой (полостной) операции у пациента сформировалось стойкое негативное отношение из-за возникших осложнений.
Сегодня наблюдал показательный случай т.н. опухолевой формы рака кишечника у мужчины 62 лет. Месяц назад пациент случайно нащупал у себя в животе какое-то образование величиной с кокосовый орех! Общее состояние не страдало, стул был нормальный, без примесей крови или слизи. Обратился за медицинской помощью к терапевту в поликлинику по месту жительства. По различным причинам попал на консультацию к онкологу областного онкодиспансера лишь месяц спустя. При рентгенологическом обследовании толстой кишки (ирригоскопии) - протяжённое (около 15 см!) опухолевое поражение поперечной ободочной кишки. При колоноскопии я наблюдал циркулярную раковую опухоль, суживающую просвет до диаметра не более 1 см. Симптомы нарушения кишечной проходимости у данного пациента отсутствовали в связи с тем, что в этом отделе толстой кишки содержимое ещё полуоформленное (полужидкое) и без особых затруднений проходит через зону умеренного сужения. Данный случай является наглядным примером того, как рак кишечника может развиваться бессимптомно на протяжении длительного времени и приобретать впечатляющие размеры, позволяющие пациенту самостоятельно обнаружить у себя опухоль. Поэтому ежегодное профилактическое обследование с помощью иммунохимического анализа кала на скрытую кровь весьма актуально для всех старше 40 лет.
Пациентке, которую я осмотрел сегодня, всего 49 лет, а перспективы на ЖИЗНЬ весьма сомнительные. Даже если удастся спасти её, то цена спасения будет велика. Я не имею в виду стоимость лечения. Речь идёт о качестве жизни далеко не старого человека. При колоноскопии я обнаружил циркулярную, значительно суживающую просвет (до диаметра 7-8 мм) опухоль средне-ампулярного отдела прямой кишки. Нижний полюс опухоли располагался всего на 8 см от конца ануса, что диктует необходимость выполнения радикальной операции в объёме экстирпации прямой кишки с унесением замыкательного аппарата (естественного ануса) и выведением на переднюю брюшную стенку противоестественного заднего прохода (конца сигмовидной кишки) на всю оставшуюся жизнь. Каково это для женщины бальзаковского возраста. Схема внизу поможет уяснить что к чему: белым обозначена унесённая вместе с задним проходом прямая кишка, а в левой части живота зияет выведенный на переднюю брюшную стенку конец сигмовидной кишки.
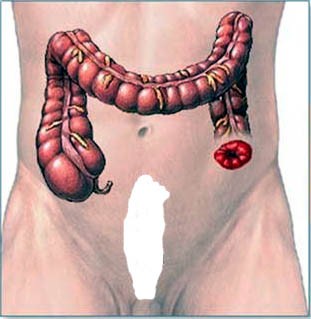
Как у пациентки получилось, что стало почти СЛИШКОМ ПОЗДНО. Опухоль длительно развивалась бессимптомно, потому что классическая симптоматика рака прямой кишки (ложные позывы на низ и примесь крови к калу в сочетании с похуданием) проявляется лишь в течение последних трёх месяцев. До этого женщина считала себя абсолютно здоровой. В ЭТОМ КОВАРСТВО РАКА КИШЕЧНИКА! Поэтому ещё раз настоятельно рекомендую: 1). после 40 лет один раз в год самостоятельно проводите тестирование на скрытую кровь в кале ; 2). все выявленные полипы кишечника, которые могут превратиться в рак, подлежат скорейшему удалению, как правило, эндосколическим методом.
Вчера получил по почте очередной номер специализированного журнала "Онкологическая колопроктология" (№ 4, 2013), в котором опубликованы два клинических случая успешного лечения гигантских опухолей толстой кишки. Гигантских. Я был искренне восхищён (а меня уже трудно чем-либо удивить!) высоким мастерством и настойчивостью онкологов "НИИ онкологии им. Н.Н. Петрова" и "Городской больницы №40" г. Санкт-Петербурга в борьбе за жизнь своих пациентов. Эти случаи наглядно доказывают, что шансы на исцеление от рака действительно есть даже при кажущемся отсутствии всякой надежды. Ниже представлено фото пациента 34 лет (!), у которого рак кишечника вначале симулировал острый аппендицит (псевдовоспалительная клиническая форма ), а затем постепенно проявил своё ужасное истинное лицо.
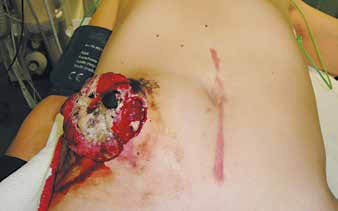
Вот в таком виде пациент поступил на лечение в специализированное учреждение. Цитирую: "В правой подвздошной области крупная, диаметром до 15 см, распадающаяся зловонная опухоль". Рак не только "намертво вгрызся" в переднюю брюшную стенку, но и дал метастазы в печень.
Потребовалось незаурядное мастерство хирургов и многочисленные курсы химиотерапии, чтобы отвоевать жизнь этого молодого человека. К счастью, это удалось, о чём свидетельствует фото больного через 20 месяцев после операции.
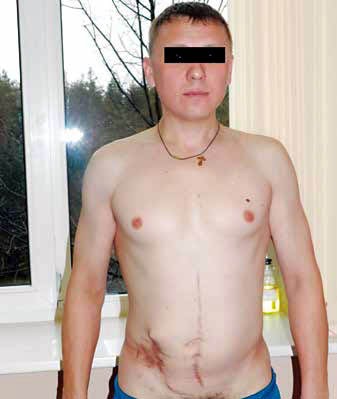
Хочу, чтобы все, кому не посчастливилось заболеть раком, никогда не теряли надежду на исцеление и искренне верили в чудо. которое способна сотворить современная медицина.
Сегодня получил письмо, которое описывает далеко не редкую ситуацию.

Комментарий. Точность эндоскопической диагностики зависит от трёх основных факторов - качества подготовки к колоноскопии, квалификации специалиста и эндоскопического оборудования. При клинической картине, подозрительной на опухолевую толстокишечную непроходимость, и любом сомнении необходимо дополнить эндоскопию рентгенологической диагностикой, то есть выполнить в данном случае ирригоскопию при первичной госпитализации в хирургический стационар. Как коварен может быть рак кишечника можно прочесть здесь . Хочу особо отметить, что ни один "специалист", вооружённый сомнительным "аппаратом", не может достоверно ни диагностировать, ни исключить рак. Упоминая об "аппарате", автор письма, скорее всего, имеет в виду какой-либо вариант компьютерной акупунктурной диагностики, которая не предназначена для постановки точного диагноза. а предоставляет весьма поверхностную, общую информацию о функциональном состоянии органов и систем, которая нуждается в дальнейшем уточнении.
Я активно работаю над популяризацией скрининга рака кишечника. В этом мне помогает художник-комиксист Станислав Щепин. В настоящее время дан "зелёный свет" скринигу, о чём недвусмысленно сказано в методических рекомендациях ФГБУ «Государственный научно-исследовательский центр профилактической медицины» Минздрава России «Организация проведения диспансеризации и профилактических медицинских осмотров» (Москва, 2013):
«Рекомендуется использовать высокочувствительный иммунохимический метод анализа кала на скрытую кровь, не требующий каких-либо ограничений питания перед проведением анализа».
Зачем нужен СКРИНИНГ? Посмотрите на плакат и всё поймёте без лишних слов.

Пациентка 47 лет, которой я сегодня выполнял колоноскопию, всего неделю назад считала себя абсолютно здоровой! И вдруг у неё случился приступ сильных болей в правом подреберье. Сначала врачи подумали о приступе холецистита (воспалении желчного пузыря). После снятия болевого синдрома (внутривенное капельное введение анальгетика и спазмалитика) выполнили УЗИ печени и желчного пузыря и неожиданно для всех обнаружили множественное очаговое поражение печени (очаги диаметром от 1,0 до 4,0 см), предположительно метастатического характера. При гастроскопии патологии не выявлено. 24.01.2014 пациентке выполнена ирригоскопия, которая показала наличие "скромного" поражения ректосигмоидного отдела в виде деформации и незначительного сужения просвета. При колоноскопии - эндофитная раковая опухоль, занимающая до 2/3 окружности просвета на протяжении около 3,0 см. Диаметр просвета в зоне поражения был не менее 2,0 см, что не мешало проведению колоноскопа и пассажу кала в прямую кишку. Визуальная картина опухоли не вызывала сомнений в её злокачественности. Таким образом, мы имеем дело со случаем типа "гром среди ясного неба". При сравнительно небольшом первичном очаге рака в кишечнике имеет место обширное метастатическое поражение печени. То есть речь идёт о IV стадии онкологического процесса (отдалённые метастазы). Можно сделать следующие выводы: 1. рак толстой кишки может длительное время протекать бессимптомно, а затем молниеносно проявиться под маской другой патологии (в данном случае псевдовоспалительная форма рака, маскирующаяся под острый холецистит); 2. возраст пациентки 47 лет свидетельствует о том, что колоректальный рак "молодеет" и скрининговые мероприятия необходимо проводить, начиная с 40 лет; 3). широкое внедрение в практику скрининга колоректального рака является актуальной социальной задачей, а не "выдумкой" отдельных энтузиастов. Поэтому ещё раз прошу обратить пристальное внимание на плакат внизу:

Больная, которая сегодня была на приёме, примечательна тем, что у неё, несмотря на молодой возраст (39 лет!), быстро развился рак анального канала. В ноябре 2011 г. я выполнял ей обследование по поводу анокопчикового болевого синдрома - пальцевое исследование прямой кишки и гибкую сигмоидоскопию (осмотр прямой и сигмовидной кишок гибким эндоскопом), патологии не выявил. Жаловалась пациентка на боли в копчике и заднем проходе, которые были обусловлены первичной патологией позвоночника. В тот момент никакого образования в заднем проходе и патологических выделений из прямой кишки (кровь, слизь с примесью крови) не было. В декабре 2012 г. пациентка обратилась к хирургу с жалобами на наличие болезненного образования в заднем проходе и скудные кровенистые выделения из прямой кишки. Хирургом был поставлен диагноз тромбоза геморроидального узла и назначено противовоспалительное лечение. Несмотря на отсутсвие значимого эффекта, лечение продолжалось в течение более трёх месяцев, включая физиотерапию. В апреле 2013 г. больная обратилась к проктологу частной клининики, который при аноскопии (осмотре заднего прохода с помощью специального прибора-аноскопа) выявил небольшую раковую опухоль, которая маскировалась под воспалённый геморроидальный узел. Биопсия подтвердила наличие плоскоклеточного рака. В результате молодой женщине выполнили экстирпацию прямой кишки в областном онкодиспансере и навсегда вывели искуственный задний проход на переднюю брюшную стенку. Сегодня при осмотре всей ободочной кишки через концевую сигмостому (искусственный задний проход, который схематично показан на рисунке в записи от 20.11.2013) патологии я не выявил. Этот случай демонстрирует редкое, но всё-таки возможное быстрое развитие раковой опухоли у людей молодого возраста. Всё может быть, поэтому не нужно терять бдительности и не ждать, чтобы "направили". а по-возможности самостоятельно обращаться к проктологу или онкологу при любых сомнениях в правильности установленного диагноза и назначенного лечения.
На этой неделе на консультативном приёме был молодой человек 40 лет. Его история такова. В течение полугода периодически наблюдались сукровичные выделения из прямой кишки во время дефекации. Но это не насторожило пациента и он не обратился к врачу. 22 марта 2014 г. в санатории ему выполнили профилактическую ректороманоскопию (осмотр прямой кишки жёстким эндоскопом) и обнаружили некое "полиповидное образование" размером 2,5 см, локализующееся в нижне-ампулярном отделе (чуть выше заднего прохода). С этим заключением пациент и явился ко мне на консультацию. При пальцевом исследовании прямой кишки чётко определялась плотная неподвижная бугристая опухоль по задней полуокружности нижне-ампулярного отдела прямой кишки. В центре опухоли пальпировалось обширное изъязвление. Истинный размер опухоли оказался гораздо больше 2,5 см. В последующие два дня паценту выполнены колоноскопия с биопсией, МРТ органов малого таза, УЗИ органов брюшной полости. Результат: блюдцеобразная раковая опухоль нижне- и средне-ампулярного отделов прямой кишки (протяжённость около 7 см) с вовлечением в процесс копчика и поражением местных лимфоузлов. Отдалённых метастазов не выявлено. В данном случае имеется прямая и серьёзная угроза жизни. Пациент направлен для дальнейшего обследования и лечения в клинику кафедры факультетской хирургии и онкологии Саратовского государственного медуниверситета. Таким образом, молодые люди, ставшие жертвой колоректального рака, перестают быть редкостью. Поэтому ежегодный скрининг полипов и рака толстой кишки нужно начинать не с 45, а с 40 лет.
Вчера обнаружил у молодого человека (41 год) "цветущую" раковую опухоль, суживающую просвет сигмовидной кишки. В чём особенность истории, помимо молодого возраста? Во-первых, мама пациента в 68 лет была успешно оперирована по поводу рака сигмовидной кишки, следовательно, у молодого человека имеется наследственная предрасположенность к возникновению колоректального рака. Во-вторых, пациента заставили обратиться к проктологу кровотечения из прямой кишки, которые возникли спустя 4 недели после начала занятий с отягощениями в тренажерном зале. Иными словами, он был полон сил и чувствовал себя абсолютно здоровым. Вначале врач подумал о геморрое, но не обнаружил его при первичном осмотре. Далее была назначена колоноскопия, которая поставила окончательную точку в диагностике. Наверняка у данного пациента имели место скрытые кровотечения из опухоли задолго до того, как он вынужден был обратиться к врачу. Поэтому говорил, говорю и буду говорить о насущной необходимости ежегодного профилактического иммунохимического тестирования на скрытую кровь в кале, начиная с возраста 40 лет. Подробнее о тестировании, которое можно выполнить даже самостоятельно в домашних условиях, см. по ссылке http://www.colon-cancer.ru/article/57735/ .
Вчера осмотрел мужчину 48 лет, а сегодня молодую женщину 42 лет. Мужчина примечателен тем, что не предъявлял никаких жалоб и считал себя абсолютно здоровым. При флюорографическом обследовании у него обнаружили очаговое поражение лёгкого, подозрительное на метастатическое. Стали обследовать и дело дошло до рентгенологического исследования толстой кишки - ирригоскопии, при которой обнаружена стенозирующая опухоль сигмовидной кишки. При колоноскопии я действительно наблюдал циркулярную, значительно суживающую просвет и слегка кровоточащую бугристую опухоль (см. похожую иллюстрацию в записи от 02.11.12), но при этом, со слов пациента, у него не только отсутствовали запоры и боли в животе, но был регулярный оформленный стул без каких-либо патологических примесей. Данный случай иллюстрирует тот факт, что в 60% случаев опухоли сигмовидной кишки длительное время развиваются бессимптомно. Поэтому для своевременной диагностики таких опухолей крайне важно ежегодное скрининговое обследование населения старше 40 лет с помощью иммунохимического анализа кала на скрытую кровь. У молодой женщины всё началось с внезапных схваткообразных болей в правой поливине живота, сопровождающихся затруднением отхождения стула и газов. После инъекции спазмолитиков и очистительных клизм приступ разрешился, но была назначена ирригоскопия, при которой обнаружена циркулярная, суживающая просвет до диаметра 0,5-0,6 см опухоль начального отдела поперечной ободочной кишки. При колоноскопии диагноз подтвердился, была выполнена биопсия опухоли. В первом случае клинические симптомы отсутствовали, во втором - наблюдалась яркая клиническая картина нарушения кишечной проходимости. Диагноз у обоих пациентов в принципе один и тот же: стенозирующий рак толстой кишки. Это говорит о том, что: во-первых. при колоректальном раке клиническая симптоматика может полностью отсутствовать или же быть ярко выраженной; во-вторых. стать жертвой этого коварного заболевания могут молодые люди. Всё может быть. БУДЬТЕ БДИТЕЛЬНЫ.

