
Среди всех новообразований человека на долю опухолей костной ткани приходится всего лишь около 1% случаев, хотя о «раке костей» можно услышать значительно чаще. Дело все в том, что при редкости первичной опухолевой патологии, метастатическое поражение костей – довольно характерное явление при раке различных других органов. Мы же попробуем разобраться, какие опухоли происходят собственно из костной ткани.
Большинство злокачественных новообразований человека представлено раками. то есть эпителиальными неоплазиями, в то время как саркомы (опухоли соединительнотканного происхождения) встречаются намного реже. Объяснение этому явлению простое: клетки эпителия, выстилающего поверхность органов желудочно-кишечного тракта или дыхательной системы, поверхностный слой кожи и т. д. постоянно и интенсивно обновляются, поэтому риск мутации и злокачественного перерождения в них несоизмеримо выше, нежели в клетках мышц или костей, которые у взрослого человека не делятся, а лишь выполняют свои функции и регенерируют за счет внутриклеточных составляющих.
Не глядя на редкость опухолевой патологии костей, проблема их раннего обнаружения остается довольно острой, поскольку своевременная диагностика и установление вида новообразования определяют дальнейшую тактику лечения и прогноз, а запоздалая постановка диагноза чревата проведением калечащих и весьма травматичных хирургических вмешательств.
Опорно-двигательный аппарат растет и формируется в детском и подростковом возрасте, когда происходит активное развитие костной ткани, удлинение костей и увеличение их массы.
- Именно с активным ростом и размножением клеток в эти возрастные периоды и связывают большую частоту встречаемости костных опухолей у детей и подростков.
- В зрелом и пожилом возрасте столкнуться с такими новообразованиями шансов немного, но зато доля метастатических поражений скелета при другой онкопатологии велика именно у пожилого населения.
Причины опухолей костной ткани до сих пор не сформулированы. Нельзя сказать, что всем известные и уже ставшие «привычными» канцерогены, такие как курение или промышленные выбросы, вызывают саркомы костей. Не доказана и роль травмы, хотя через много лет после серьезных переломов может быть диагностирована опухоль. Считается, что перенесенная травма лишь способствует более частым обращениям к врачу и, соответственно, рентгенологическим исследованиям, когда и может быть выявлена опухоль, даже не дающая пока никаких симптомов.
Учеными установлены некоторые факторы, которые могут повышать вероятность неопластической трансформации в костной ткани, но их наличие необязательно свидетельствует о высоком риске онкопатологии. Так, наибольшее значение имеют наследственные аномалии:
- К примеру, синдром Ли-Фраумени сопровождается высокой частотой развития опухолей в целом (рак молочной железы. опухоли головного мозга ) и костей – в частности (остеосаркома).
- Болезнь Педжета. поражающая пожилых людей, приводит к повышенной хрупкости костей, от чего часто случаются переломы, и до 15% таких пациентов заболевают остеосаркомой.
Радиация способна приводить к увеличению риска опухолей костей, но доза излучения должна быть довольно высока. Обычное рентгенологическое исследование или ежегодная флюорография в этом отношении, конечно же, безопасны, а вот лучевая терапия по поводу других опухолей, особенно в детском возрасте, значительно увеличивает канцерогенный потенциал клеток костной или хрящевой ткани. Накопление в костях радионуклидов с длительным периодом полураспада (например, изотопы стронция), приводит к долговременному и хроническому местному облучению, поэтому тоже может быть рассмотрено в качестве канцерогенного фактора.
Помимо злокачественных, в костях растут и доброкачественные новообразования, которые не метастазируют и не повреждают окружающие ткани, но могут доставить массу неудобств. Считается, что доброкачественные опухоли костей в большинстве своем не склонны к озлокачествлению, но могут достигать значительных размеров, вызывать болевые приступы и составлять косметический дефект (например, остеомы в костях черепа).
Виды злокачественных новообразований костей
Как уже отмечалось выше, опухоли костной ткани именуют саркомами. Источником их роста становится как непосредственно костная ткань, так и хрящи, без которых невозможно нормальное функционирование костей, их рост, регенерация и соединение в подвижные суставы. Опухолевому процессу больше подвержены длинные трубчатые кости (плечевая, бедренная, большеберцовая) нежели ребра, позвоночник или таз.
Большинство злокачественных опухолей костей склонны к быстрому росту и раннему метастазированию, а появление их часто становится внезапным и неприятным сюрпризом, ведь ничто не предвещало беды. Среди пациентов в основном дети, подростки и молодые люди до 30 лет, мужчины заболевают несколько чаще женщин.
В зависимости от морфологических и клинических особенностей, различают:
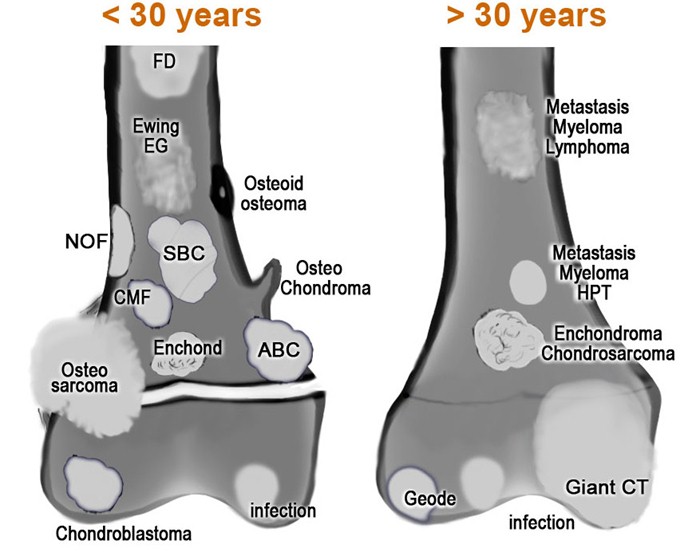
виды опухолей костей и их распределение по возрасту
- Костеобразующие опухоли (доброкачественная остеома, злокачественные остеосаркома, остеобластома).
- Хрящеобразующие (хондрома и хондросаркома).
- Костномозговые опухоли (саркома Юинга, миелома).
- Гигантоклеточная опухоль.
Кроме перечисленных разновидностей, опухоли костей могут быть сосудистого происхождения (гемангиомы, гемангиосаркомы), а также встречаются фибросаркомы, липосаркомы, невриномы (из соединительной, жировой, нервной ткани).
Установление источника роста и гистологических особенностей опухоли кости позволяет спрогнозировать ее клиническое течение и ответ на различные виды лечения, поэтому выбор конкретного метода терапии, дозы облучения или наименования химиопрепарата возможен только после доскональной морфологической диагностики.
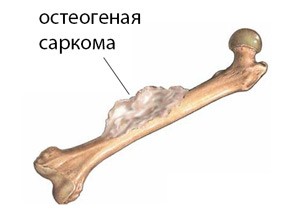
Остеосаркома (остеогенная саркома)
Среди всех костных опухолей лидирует по частоте встречаемости остеогенная саркома (остеосаркома) . при которой происходит превращение соединительной ткани в опухолевую костную. Возможно превращение в опухоль через стадию хряща, как это происходило бы при нормальном росте костей.
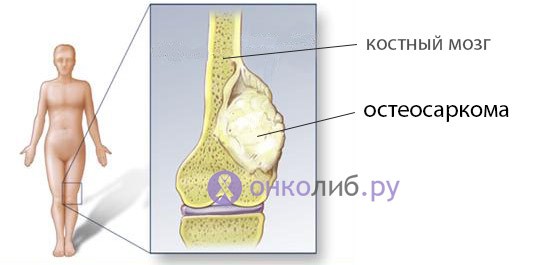
Мужчины заболевают остеосаркомой в 2 раза чаще, нежели женщины, а максимум заболеваемости попадает на второе десятилетие жизни, после подросткового периода, сопровождавшегося интенсивным удлинением костей. У юношей до 20 лет наиболее уязвимым местом становится метафиз длинных трубчатых костей – зона, расположенная между диафизом (средней частью) и периферическим отделом кости, покрытым хрящом и обращенным к суставу, которая обеспечивает рост костей в длину.
У пожилых людей остеогенная саркома может развиться вследствие длительно существующего хронического остеомиелита, в качестве осложнения болезни Педжета.
Излюбленной локализацией остеогенной саркомы являются кости нижних конечностей, которые поражаются в несколько раз чаще, чем верхних. Рост опухоли в бедренной кости наблюдается примерно в половине всех случаев остеосарком, неоплазия располагается близ коленного сустава, но надколенник вовлекается исключительно редко. Второе место по частоте занимает поражение большеберцовой кости, тоже со стороны коленного сустава. У детей возможно поражение костей черепа, что считается довольно редким явлением у взрослых лиц.
Остеосаркома чрезвычайно агрессивна, растет быстро, повреждает мягкие ткани, довольно рано дает метастазы преимущественно посредством кровеносных сосудов (гематогенный путь), поражая легкие, печень, головной мозг и другие внутренние органы.
Видео: остеосаркома — самая распространенная опухоль костей
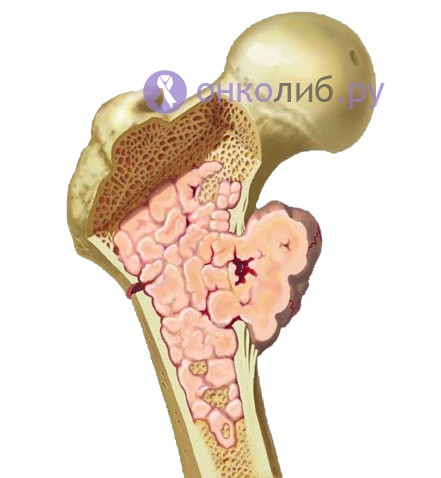
Хондросаркома
Второе место по распространенности после остеогенной саркомы принадлежит хондросаркоме . Для этой опухоли характерно образование патологически измененной хрящевой ткани, однако остеогенез (образование костной ткани) отсутствует вовсе. Заболевание прогрессирует медленно, метастазы появляются довольно поздно, а среди пациентов преобладают люди зрелого возраста. Характерным считается поражение костей таза и конечностей, но опухоль не обходит стороной ребра, череп и даже хрящи гортани или трахеи.
Хондросаркома, развивающаяся на неизмененных костях, именуется первичной, а опухолевый процесс, возникший после травматических повреждений, на фоне наличия доброкачественных изменений или новообразований – вторичным. Вторичные хондросаркомы диагностируются у молодых лиц чаще, а прогноз при них более благоприятный.
Саркома Юинга
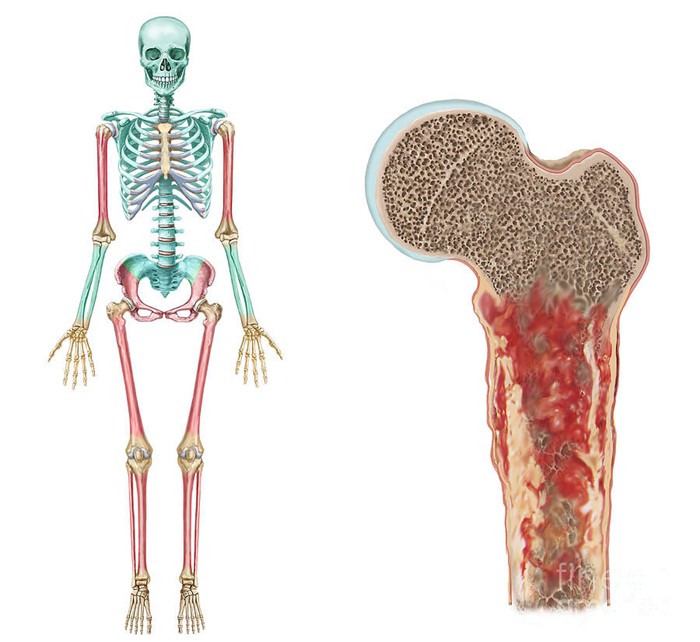
Саркома Юинга. Красным выделены наиболее часто поражаемые ей зоны
Саркома Юинга занимает третье по распространенности место. Заболеванием страдают в основном дети, подростки и молодые люди до 30-летнего возраста. Опухоль поражает длинные трубчатые кости рук и ног, область таза (особенно подвздошные кости), быстро увеличивается в объеме, внедряется в окружающие ткани, довольно рано метастазирует во внутренние органы (легкие, печень, головной мозг) и в лимфоузлы.
В отличие от остеосаркомы, выбирающей метафизы костей для своего роста, саркома Юинга чаще обнаруживается в диафизах (средняя часть), а также плоских костях (лопатки, подвздошные) и позвонках. Заполняя собой канал костного мозга, она быстро выходит за пределы первоначальной локализации на периферию.
Гигантоклеточная опухоль кости
Гигантоклеточная опухоль кости примерно в 10% случаев оказывается злокачественной, выявляется у молодых людей в костях рук и ног, в области коленного сустава. Метастазирование при этом типе опухоли происходит редко, но рецидивирование после проведенного лечения – явление частое. Таких рецидивов может быть несколько, а каждый последующий сопровождается повреждением все большего объема ткани.
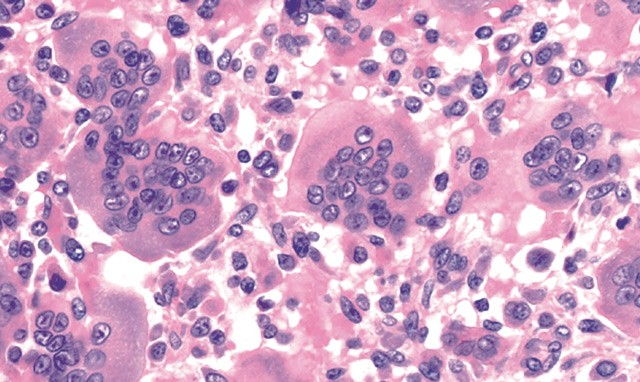
гистология гигантоклеточной опухоли
Хордома
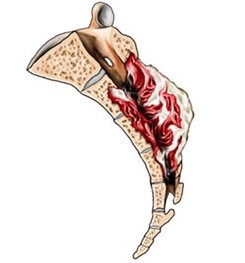
Хордома – довольно редкая опухоль, растущая из остатков эмбриональной хрящевой ткани (хорда). Ее обнаруживают в костях основания черепа, позвоночнике. Она не склонна метастазировать, но рецидивы после нерадикального удаления часты. При относительной доброкачественности течения, хордома опасна возможностью повреждения жизненно важных нервных центров и сосудов, локализуясь в области основания головного мозга. Кроме того, ее расположение часто затрудняет применение хирургического или лучевого лечения, а потому последствия могут быть очень опасными.
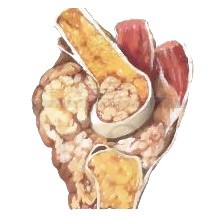
Фибросаркома, фиброзная гистиоцитома
Некоторые опухоли мягких тканей могут врастать в кость, например, фибросаркома или злокачественная фиброзная гистиоцитома (подробнее о комбинированных опухолях — в основном материале по саркомам ). Начиная свой рост в мышце, жировой или соединительной ткани, связочном аппарате или сухожилиях, эти неоплазии внедряются в кости нижних или верхних конечностей, а иногда и челюстей. Среди больных преобладают лица пожилого возраста, в отличие от первичных новообразований кости.
Опухоли кроветворной и лимфоидной ткани, такие как лейкозы, миеломная болезнь, лимфома также могут располагаться в пределах костей. Поскольку они происходят из элементов костного мозга, не являющегося костной тканью, то и относят их к группе гемобластозов (опухолей системы крови), хотя поражение костей часто сопровождает эти заболевания.
Рак в костях — метастазы
Метастазы эпителиальных новообразований (раков) внутренних органов нередко можно обнаружить в костях. Эти опухоли вторичны, появляются там при разносе раковых клеток током крови. Метастазы в кости при раке простаты обнаруживаются при запущенных формах заболевания, мишенью для них чаще становятся кости таза, пояснично-крестцового отдела позвоночника.
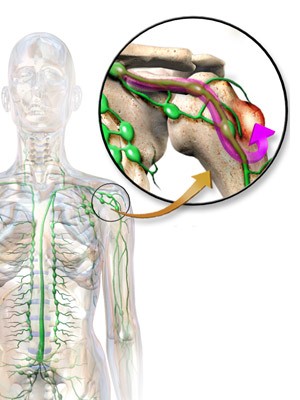
метастатическое поражение костей
Метастазирование рака почки в кости диагностируется примерно у 40% пациентов, это самая частая причина сильного болевого синдрома. Наиболее подверженными метастатическому поражению считаются кости таза, позвоночник, ребра, бедро и плечо Клетки некоторых видов рака почки способны вызывать разрушение костной ткани в зоне их расположения, поэтому больные склонны к частым переломам. Разрастаясь в позвонках, метастатические опухолевые узлы могут сдавливать корешки спинного мозга, приводя к потере чувствительности и двигательной функции конечностей, нарушению работы тазовых органов (мочеиспускание, дефекация).
Рак легких часто сопровождается метастазированием в кости – позвоночник, ребра, плечевые и бедренные и др. Опасность метастазов состоит в том, что первое время они могут протекать бессимптомно, но в какой-то момент разрушение костной ткани приводит к перелому, что особенно опасно при поражении позвонков. Характерным признаком поражения костей при карциноме легкого можно считать повышение уровня кальция в крови вследствие разрушения костной ткани.
Для врача-онколога важное значение имеет определение стадии онкологического заболевания, при этом учитывается размер очага поражения, выход опухоли за пределы первичной локализации, степень поражения окружающих тканей, наличие метастазов. Гистологический тип определяется после взятия фрагмента опухоли для морфологического исследования. Начальные стадии опухоли характеризуются ограниченным ростом новообразования, отсутствием метастазирования и общих симптомов опухоли. Первые три стадии болезни соответствуют опухолям без метастазирования, при этом степень злокачественности (дифференцировки) может быть разной. На 3 стадии характерно появление нескольких очагов опухолевого роста в одной кости, а при 4 степени болезни пациенты имеют метастазы саркомы во внутренние органы или лимфоузлы, что отражает запущенность процесса.
Проявления опухолей костной системы
Проявления опухолей костей не отличаются большим разнообразием. Специфических симптомов наличия новообразования на ранних стадиях нет, а появление болей, особенно у пожилых пациентов, часто списывается на возрастные изменения. Лицам, перенесшим травмы, следует быть особенно внимательными, поскольку последствия переломов вполне могут какое-то время маскировать рост опухоли.

Наиболее характерные симптомы злокачественных костных опухолей:
- Боль.
- Появление припухлости, деформации.
- Ограничение подвижности, хромота при поражении кости на ноге, переломы.
- Общие признаки онкологического процесса.
Наиболее характерным проявлением опухоли считается боль. которая становится постоянной, особенно беспокоит в ночные часы, ноющая или пульсирующая, исходящая из глубины тканей. Прием анальгетиков не приносит желаемого результата, а приступы становятся только интенсивнее. Физическая нагрузка, ходьба при поражении бедренной, большой или малой берцовой кости приводят к усилению болезненных ощущений, ограничению подвижности в суставах и появлению хромоты. Повышенная нагрузка на кости конечностей, позвоночник способствует возникновению так называемых патологических переломов в зоне роста новообразования.
По мере увеличения объема опухолевой ткани, появляется припухлость, увеличение размеров пораженной кости и деформация. Саркомы костей склонны к быстрому росту, поэтому припухлость можно обнаружить уже через несколько недель от начала заболевания. В некоторых случаях удается прощупать и саму опухоль.
При прогрессировании онкологического процесса, появляются признакиопухолевой интоксикации в виде слабости, снижения работоспособности, потери веса, лихорадки. При некоторых видах опухолей возможны и местные реакции в виде покраснения и повышения температуры кожи (саркома Юинга).
Костные саркомы могут приводить к сдавлению нервных стволов и крупных сосудов, следствием чего становится выраженный венозный сосудистый рисунок, отек мягких тканей и сильные боли по ходу пораженных нервов. Сдавление корешков спинного мозга чревато потерей чувствительности, парезами и даже параличами отдельных групп мышц.
Поражение саркомой костей черепа опасно повреждением структур мозга, а локализация новообразования в височной области может привести к потере слуха. Чаще всего среди злокачественных опухолей в области головы выявляются остеогенная саркома и саркома Юинга. При поражении челюстей нарушается их подвижность, поэтому речь и прием пищи могут быть затруднены.
Диагностика
После осмотра у специалиста, подробного выяснения характера жалоб и времени их появления, пациент всегда направляется для дальнейшего обследования. Основным и самым доступным способом обнаружения опухоли является рентгенография. Рентгенологическому исследованию должна быть подвергнута вся кость целиком, а снимки производят в нескольких проекциях.
Характерными диагностическими признаками опухоли будут:
- Наличие очага разрушения костной ткани;
- Реакция со стороны надкостницы, которая нависает над опухолью в виде козырька;
- Прорастание неоплазии в мягкие ткани, участки обызвествления.
Кроме рентгенографии, используют и другие методы диагностики:
- Компьютерная томография (в том числе, с контрастированием);
- МРТ;
- УЗИ;
- Радиоизотопное сканирование костей;
- Биопсия фрагментов опухоли.
Комплексный подход в исследовании пораженного участка тела позволяет определить анатомическое соотношение опухоли с окружающими тканями, ее размеры, стадию заболевания. Для исключения метастазирования во внутренние органы обязательно производят рентгенографию легких (самая частая локализация метастазов) и УЗИ органов брюшной полости.
Для определения вида новообразования, степени его дифференцировки необходимо проведение морфологического исследования. Биопсия (взятие фрагмента опухоли) может быть произведена с помощью толстой иглы или открытым способом во время операции при удалении новообразования. При необходимости, биопсия проводится под контролем УЗИ или рентгена.
Лечение сарком костей
Основными методами лечения злокачественных новообразований костей считаются хирургическое удаление опухоли, лучевая и химиотерапия. Подходы к выбору конкретного метода или их сочетания зависят от вида, локализации новообразования, общего состояния и возраста пациента. Применение современных химиопрепаратов, неоадъювантная и адъювантная химиотерапия позволили снизить число калечащих операций с ампутацией конечностей и, тем самым, повысить эффективность лечения в целом.

Хирургическое удаление опухоли – основной и самый действенный способ борьбы с болезнью. Новообразование должно быть полностью удалено в пределах здоровой ткани. При больших размерах опухоли и высоком риске метастазирования до операции может быть проведена неоадъювантная химиотерапия или облучение.
В случаях значительного поражения костей конечностей, может возникнуть необходимость в ампутации, хотя в последние годы таких операций становится все меньше. После лечения пациенты нуждаются в протезировании или пластических операциях по замещению дефектов опорно-двигательного аппарата.
При саркомах костей конечности (бедренная, большеберцовая, пяточная) вопрос возможности органосохраняющих операций стоит особенно остро, поэтому важным является раннее выявление заболевания, когда опухоль еще не проросла мягкие ткани и не начала активно метастазировать.
В послеоперационном периоде, когда вероятность рецидива или метастазов велика, проводятся дополнительные курсы химиотерапии (адъювантная химиотерапия).
При далеко зашедших стадиях опухолевого роста, когда поражены мышцы, крупные сосуды и нервы, есть признаки инфицирования ткани опухоли, началось активное метастазирование проведение органосохраняющих операций опасно и потому противопоказано. В подобных случаях врачи вынуждены прибегать к тотальному удалению пораженного участка костной системы параллельно с химио- и лучевым воздействием. Если у пациента обнаружены единичные метастазы в легких, то их также можно лечить хирургическим путем.
Лучевая терапия используется не так часто, как при других видах опухолей, однако при некоторых саркомах (саркома Юинга, например) этот метод довольно эффективен и широко используется. Облучение можно проводить как до, так и после хирургического лечения, а в тяжелых случаях, когда операцию провести уже нельзя, лучевое воздействие применяется в качестве паллиативной помощи, призванной облегчить мучительные симптомы опухоли.
Химиотерапия довольно эффективна при большинстве сарком костей. Отчасти благодаря этому методу и его правильному сочетанию с другими способами борьбы с опухолью стало возможным сохранять пациенту конечность. Назначение химиопрепаратов до операции нужно для уменьшения размеров неоплазии, а в послеоперационном периоде химиотерапия помогает избежать рецидива болезни и роста микроскопических метастазов.
Поскольку химиопрепараты и облучение оказывают неблагоприятный эффект на репродуктивную систему, а среди пациентов много детей и подростков, то при необходимости такого рода лечения больным мужского пола врачи могут предложить воспользоваться услугами банка спермы.
Саркома кости – диагноз серьезный, поэтому стоит ли напоминать, что самолечение и применение народных средств чревато осложнениями и прогрессированием заболевания из-за потери такого драгоценного для онкобольного времени. Никакие отвары, примочки или растирания не смогут повернуть опухолевый рост вспять, поэтому, каким бы тяжелым не было лечение у онколога, все же лучше его пройти.

Чтобы избежать повторного роста опухоли, после лечения все пациенты обязательно должны находиться под наблюдением онколога, регулярно проходить профилактические осмотры и самостоятельно обращать внимание на появление тревожных симптомов. Первые два года после удаления опухоли необходимо посещать врача раз в три месяца, третий год – каждые 4 месяца, потом – раз в полгода, а по прошествии пяти лет – ежегодно. Если в эти промежутки времени возникнут признаки возврата заболевания, ухудшится общее самочувствие, то нужно срочно обращаться к врачу, не дожидаясь очередного планового осмотра.
Прогноз при костных саркомах серьезный. Даже если нет метастазов, то стоит помнить о большой частоте рецидивов многих костных опухолей, а каждый возврат болезни протекает тяжелее предыдущего и затрагивает все больший объем ткани.
Не глядя на высокую злокачественность многих костных сарком, их агрессивное течение и быстрый рост, своевременное и комплексное лечение позволяют добиться хороших результатов. Так, при выявлении опухоли на I-II стадии 5-летняя выживаемость достигает 80%. Если опухоль чувствительна к химиотерапии, то после ее удаления 80-90% больных живут пять и более лет. При позднем обращении к врачу, наличии метастазов, массивном прорастании опухолью мягких тканей прогноз становится значительно хуже, а выживаемость едва превышает 40%.
Продолжительность жизни после лечения саркомы кости зависит не только от стадии заболевания и своевременности терапии, но и от образа жизни самого пациента. Важно исключить вредное воздействие курения, соблюдать рациональную диету, вести активный образ жизни. Вероятность прожить не один год после операции повышается у пациентов, которые сами ответственно и бережно относятся к своему здоровью, а также помогают в этом врачу, своевременно приходя на прием.

