Лимфогранулематоз - это опухолевое заболевание лимфатической системы. Лимфогранулематоз встречается в 3 раза чаще в семьях, где уже были зарегистрированы такие больные, по сравнению с семьями, где их не было.
Причины лимфогранулематоза окончательно не выяснены. Некоторые специалисты считают, что лимфогранулематоз ассоциирован с вирусом Эпштейна-Барра.
Проявления лимфогранулематоза
Симптомы лимфогранулематоза весьма разнообразны. Начинаясь в лимфатических узлах, болезненный процесс может распространяться практически на все органы, сопровождаясь различно выраженными проявлениями интоксикации (слабость, вялость, сонливость, головные боли ).
Преимущественное поражение того или иного органа или системы и определяет картину заболевания.
Первым проявлением лимфогранулематоза обычно становится увеличение лимфатических узлов; в 60-75% случаев процесс начинается в шейно-надключичных лимфатических узлах, несколько чаще справа. Как правило, увеличение лимфатических узлов не сопровождается нарушением самочувствия больного. Увеличенные лимфатические узлы подвижны, не спаяны с кожей, в редких случаях болезненны. Постепенно, иногда быстро увеличиваясь, они сливаются в крупные образования. У некоторых больных возникают боли в увеличенных лимфатических узлах после приема алкоголя.
У части больных заболевание начинается с увеличения лимфатических узлов средостения. Это увеличение может быть случайно обнаружено при флюорографии или проявиться в поздние сроки, когда размеры образования значительны, кашлем, одышкой, реже - болями за грудиной.
В единичных случаях болезнь начинается с изолированного поражения околоаортальных лимфатических узлов. Больной жалуется на боли в области поясницы, возникающие, главным образом, ночью.
Иногда заболевание начинается остро с лихорадки, ночных потов, быстрого похудения. Обычно в этих случаях незначительное увеличение лимфатических узлов появляется позднее.
Наиболее частой локализаций лимфогранулематоза является легочная ткань. Поражения легких обычно не сопровождаются внешними проявлениями. Довольно часто при лимфогранулематозе обнаруживается скопление жидкости в плевральных полостях. Как правило, это признак специфического поражения плевры, иногда видимого при рентгенологическом исследовании.
Поражение плевры встречается обычно у больных лимфогранулематозом с увеличенными лимфатическими узлами средостения или с очагами в легочной ткани. Опухоль в лимфатических узлах средостения может прорастать в сердце, пищевод, трахею.
Костная система - столь же частая, как и легочная ткань, локализация заболевания при всех вариантах болезни. Чаще поражаются позвонки, затем грудина, кости таза, ребра, реже - трубчатые кости. Вовлечение в процесс костей проявляется болями, рентгенологическая диагностика обычно запаздывает. В единичных случаях поражение кости (грудины) может стать первым видимым признаком лимфогранулематоза.
Поражение печени из-за больших компенсаторных возможностей этого органа обнаруживаются поздно. Характерных признаков специфического поражения печени нет.
Желудочно-кишечный тракт, как правило, страдает вторично в связи со сдавлением или прорастанием опухоли из пораженных лимфатических узлов. Однако в отдельных случаях встречается лимфогранулематозное поражение желудка и тонкой кишки. Процесс обычно затрагивает подслизистый слой, язвы не образуется.
Иногда встречаются поражения центральной нервной системы, главным образом спинного мозга, они дают серьезные неврологические расстройства.
Весьма часты при лимфогранулематозе разнообразные изменения кожи: расчесы, аллергические проявления, сухость.
Большая или меньшая потливость отмечается почти всеми больными. Проливные ночные поты, заставляющие менять белье, часто сопровождают периоды лихорадки и указывают на тяжелое заболевание.
Кожный зуд бывает приблизительно у трети больных. Его выраженность весьма различна: от умеренного зуда в областях увеличенных лимфатических узлов до распространенного дерматита с расчесами по всему телу. Такой зуд очень мучителен для больного, лишает его сна, аппетита, приводит к психическим расстройствам. Наконец, похудение сопровождает тяжелые обострения и терминальные этапы заболевания.
Диагностика
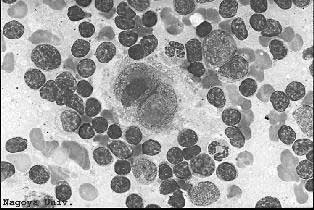
Даже при достаточно убедительной клинической картине только гистологическое исследование обнаруживающее лимфогранулему позволяет окончательно подтвердить диагноз. Морфологический диагноз может считаться достоверным лишь при наличии в гистологическом варианте клеток Березовского-Штернберга.
Гистологический анализ не только подтверждает и устанавливает заболевание, но и определяет его морфологический вариант. Морфологический диагноз лимфогранулематоза считается несомненным, если он подтвержден тремя морфологами. Иногда получение материала для гистологического исследования затруднено расположением очагов поражения в лимфатических узлах средостения или забрюшинного пространства.
Для диагностики заболевания, вызвавшего увеличение только лимфатических узлов средостения, применяют диагностическое вскрытие грудной полости.
Локализация лимфогранулематоза только в забрюшинных узлах бывает чрезвычайно редко, но и в подобных случаях требуется гистологическое подтверждение диагноза, то есть, показана диагностическое вскрытие брюшной полости.
Вовлечение в процесс лимфатических узлов средостения, корней легких, легочной ткани, плевры, костей, обнаруживается с помощью рентгенологических исследований, в том числе компьютерной томографии. Для исследования парааортальных лимфатических узлов применяют лимфографию.
Метод сканирования забрюшинных лимфатических узлов недостаточно точен (процент ложноположительных и ложноотрицательных ответов достигает 30-35%). Лучшим методом является прямая контрастная лимфография (ошибка метода 17-30%). Уточнение стадии заболевания производится дополнительными методами исследования, которые включают:
- врачебный осмотр
- рентгенографию грудной клетки
- чрезкожную биопсию костного мозга
- сканирование печени, селезенки и радионуклидное сканирование
- контрастную ангиографию
Лечение лимфогранулематоза
Современные методы лечения лимфогранулематоза основываются на концепции излечимости этого заболевания. Пока лимфогранулематоз остается локальным поражением нескольких групп лимфатических узлов (1-2 стадия), его можно излечить облучением. Результаты длительного применения полихимиотерапии до предела переносимости здоровых тканей позволяют предположить излечение и при распространенном процессе.
Радикальная лучевая терапия, то есть лучевая терапия в начале заболевания в дозах 35-45 Гр на очаг на достаточные площади (широкие поля, включающие все группы лимфатических узлов и пути оттока), с достаточно высокой энергией пучка (мегавольтная терапия), способна полностью излечить 90% больных с ограниченными формами заболевания. Исключение составляют больные с 1-2 стадией, у которых лимфатические узлы средостения больше 1/3 поперечника грудной клетки. Эти больные должны получать дополнительно химиотерапию.
Химиотерапия назначается в момент постановки диагноза. Также используют лучевую терапию. Многие гематологи считают, что необходимо сочетать химио- и лучевую терапию.
Правильное лечение первой стадии может привести к полному выздоровлению. Химиотерапия и облучение всех групп лимфатических узлов очень токсичны. Больные трудно переносят лечение из-за частых побочных реакций, включающих тошноту и рвоту, гипотиреоз. бесплодие, вторичные поражения костного мозга, в том числе острый лейкоз.
Схемы лечения лимфогранулематоза
- МОПП - мустаген, онковир (винкристин), прокарбазин, преднизолон. Применяют по крайней мере, на протяжении 6 циклов плюс 2 дополнительных цикла после достижения полной ремиссии.
- АБВД - адриамицин (доксрубицин), блеомицин, винбластин, дакарбазин. Эта схема высокоэффективна у больных с рецидивами. При комбинированной химиотерапии чаще используют схему АБВД.
- МВПП (аналогична схеме МОПП, онковин заменен винбластином в дозе 6 мг/м2).
Если терапия не эффективна или в течение года после достижения ремиссии возникает рецидив то больному проводят более мощную терапию - DexaBEAM: где Деха - дексаметазон, В - BCNU, Е - этапизид, А - араце (цитозар), М- мелфолан. Проводят 2 курса. Если получают эффект, то проводят забор костного мозга, или стволовых клеток крови, и делают такому больному аутотрансплантацию. В противном случае наблюдается плохой исход.
Прогноз
Наибольшее значение в прогнозе при лимфогранулематозе имеет стадия заболевания. У пациентов с 4 стадией заболевания отмечается 75% пятилетняя выживаемость, у пациентов с 1-2 стадией - 95%. Прогностически наличие признаков интоксикации является плохим. Ранними признаками неблагоприятного течения болезни являются "биологические" показатели активности. К биологическим показателям активности относятся:
- увеличение в общем анализе крови СОЭ более 30 мм/ч,
- повышение концентрации фибриногена более 5 г/л,
- альфа-2-глобулина более 10г/л,
- гаптоглобина более 1.5 мг%,
- церрулоплазмина более 0.4 единиц экстинкций.
Если хотя бы 2 из этих 5 показателей превышает указанные уровни, то констатируется биологическая активность процесса.

