 Разновидность сосудистых мальформаций, формирующихся в различных отделах головного и спинного мозга. Эти образования обычно четко отграничены от окружающих тканей и представляют собой совокупность сосудистых полостей различных размеров и формы, содержащих продукты распада крови. Данное образование может никак не проявляться в течение всей жизни, поэтому показания к удалению каверном должны быть очень тщательно взвешены врачоми и пациентом.
Разновидность сосудистых мальформаций, формирующихся в различных отделах головного и спинного мозга. Эти образования обычно четко отграничены от окружающих тканей и представляют собой совокупность сосудистых полостей различных размеров и формы, содержащих продукты распада крови. Данное образование может никак не проявляться в течение всей жизни, поэтому показания к удалению каверном должны быть очень тщательно взвешены врачоми и пациентом.
Общие сведения. Патоморфология
Одним из направлений работы института по лечению сосудистой патологии ЦНС является лечение больных с каверномами. Эти образования относятся к группе сосудистых мальформаций, в которую входят также АВМ, телеангиоэктазии и венозные ангиомы. Среди клинически проявившихся мальформаций разного типа каверномы (кавернозные ангиомы) составляют около 30%, занимая второе место после АВМ.

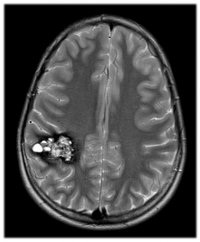
Удаление каверномы. Интраоперационное фото
Макроскопически каверномы представляют собой образования с бугристой поверхностью, синюшного цвета, состоящие из полостей, заполненных кровью (каверн). Каверномы имеют, как правило, округлую форму, и достаточно четко отграничены от окружающей ткани. Каверны могут плотно прилегать друг к другу, либо легко отделяться от основного конгломерата. Размеры кавернозных полостей и их соотношение со стромой могут быть различными. Некоторые образования состоят преимущественно из каверн с тонкими, быстро разрушающимися стенками, другие — из тромбированных полостей и соединительной ткани. Ткани, окружающие каверному, чаще всего грубо изменены. Типична желтая окраска мозгового вещества и мозговых оболочек, свидетельствующая о перенесенных кровоизлияниях. Этот признак помогает обнаружить каверному в ходе хирургического вмешательства. На операции в веществе мозга на границе с каверномой можно видеть множество мелких артериальных сосудов. Тем не менее, явные признаки шунтирования крови отсутствуют, хотя доказательств того, что кавернозные полости полностью изолированы от кровеносной системы мозга, не существует. Вблизи каверномы нередко располагаются одна, реже несколько крупных вен, которые иногда имеют вид типичной венозной ангиомы. При гистологическом исследовании каверномы представляют собой тонкостенные полости неправильной формы, стенки которых образованы эндотелием. Полости могут плотно прилежать друг к другу, либо быть разделены коллагеновыми волокнами или фиброзной тканью. Каверны могут быть заполнены жидкой кровью либо тромбированы. В ткани каверномы могут быть обнаружены участки кальцификации и гиалиноза. Частым признаком является наличие в строме образования признаков повторных кровоизлияний в виде остатков гематом различной давности, а также фрагментов капсулы, типичной для хронической гематомы. Иногда встречается сочетание каверном с другими сосудистыми мальформациями — АВМ и телеангиоэктазиями. Практически облигатным признаком каверном является присутствие отложений гемосидерина в прилежащем мозговом веществе. Мелкие сосуды в окружающих тканях представляют собой нормально сформированные артериолы и капилляры, а видимые в ходе операций вены имеют нормальное строение.
Размеры и локализация
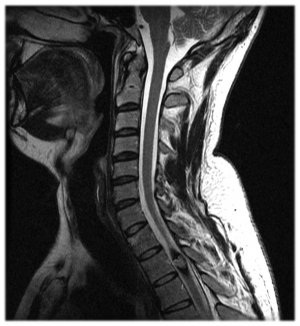
Кавернома спинного мозга на уровне Th2
Размеры каверном могут быть самыми разными — от микроскопических до гигантских. Наиболее типичны каверномы размером 2–3 см. Каверномы могут располагаться в любых отделах ЦНС. До 80% каверном обнаруживаются супратенториально. Типичная локализация супратенториальных каверном — лобная, височная и теменная доли мозга (65%). К редким относятся каверномы базальных ганглиев, зрительного бугра — 15% наблюдений. Еще реже встречаются каверномы боковых и третьего желудочков, гипоталамической области, мозолистого тела, интракраниальных отделов черепных нервов. В задней черепной ямке каверномы чаще всего расположены в стволе мозга, преимущественно в покрышке моста. Изолированные каверномы среднего мозга встречаются достаточно редко, а каверномы продолговатого мозга наименее характеры. Каверномы мозжечка (8% всех каверном) чаще расположены в его полушариях, реже — в черве. Каверномы медиальных отделов полушарий мозжечка, а также червя, могут распространяться в IV желудочек и на ствол мозга. Каверномы спинного мозга в нашей серии составили 2,5% от всех каверном. С учетом расположения каверном с точки зрения сложности доступа и риска хирургического вмешательства, принято делить супратенториальные каверномы на поверхностные и глубинные. Среди поверхностных каверном выделяют расположенные в функционально важных зонах (речевая, сенсомоторная, зрительная кора, островок) и вне этих зон. Все глубинные каверномы следует рассматривать как расположенные в функционально значимых зонах. По нашим данным, каверномы функционально значимых областей больших полушарий составляют 20% супратенториальных каверном. Для каверном задней черепной ямки все локализации, за исключением каверном латеральных отделов полушарий мозжечка, следует считать функционально значимыми. Каверномы ЦНС могут быть одиночными и множественными. Последние выявляют у 10–20% больных. По нашим данным, больные с множественными каверномами составили 12,5% обследованных. Одиночные каверномы типичны для спорадической формы заболевания, а множественные — для наследственной. Число случаев множественных каверном при наследственной форме достигает 85%. Количество каверном у одного человека варьирует от двух до 10 и более. В отдельных случаях число каверном так велико, что с трудом поддается подсчету.
Распространенность
Каверномы могут оставаться бессимптомными на протяжении всей жизни человека, поэтому составить представление о распространенности патологии достаточно сложно. Согласно немногочисленным исследованиям, каверномы встречаются у 0,3%–0,5% населения. Оценить, какая часть этих каверном проявляется клинически, не представляется возможным, так как подобные исследования отсутствуют. Тем не менее, можно с уверенностью говорить о том, что подавляющее число каверном остаются бессимптомными. Каверномы встречаются в виде двух основных форм — спорадической и наследственной. До недавнего времени считалось, что спорадическая форма заболевания является наиболее частой. Исследования последних лет показали, что соотношение спорадических и семейных каверном зависит от качества обследования родственников больных с клинически проявившейся патологией — чем шире охват обследуемых, тем выше процент наследственных форм. По некоторым данным, частота наследственных форм достигает 50%. Каверномы ЦНС могут проявиться клинически в любом возрасте — от младенческого до преклонного. Среди обследованных в институте в двух случаях первые симптомы заболевания появились с первых недель жизни, а у нескольких больных — в возрасте старше 60 лет. Наиболее типично развитие болезни в возрасте 20–40 лет. По нашим данным, при наследственной форме патологии первые признаки заболевания появляются в детском возрасте чаще, чем при спорадических каверномах. Соотношение мужчин и женщин среди больных с каверномами примерно одинаково.
Этиология и патогенез
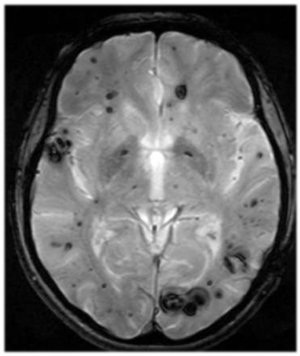
Множественные каверномы у больного
с семейной формой заболевания
Каверномы могут быть спорадическими и наследственными. Этиопатогенез заболевания наиболее хорошо изучен для наследственной формы патологии. К настоящему времени доказан аутосомно-доминантный тип наследования и установлены три гена, мутации которых приводят к образованию каверном: CCM1/Krit1 (локус7q21. 2), ССМ2/GC4607 (локус 7q13-15), ССМ3/PDCD10 (локус q25.2-q27). Исследования по расшифровке молекулярных механизмов реализации этих генов показали, что образование каверном связано с нарушением формирования эндотелиальных клеток. Считается, что кодируемые тремя генами протеины работают в едином сложном комплексе. Этиология спорадических каверном остается неясной. Доказано, что некоторые каверномы могут быть радиоиндуцированными. Существует также иммунно-воспалительная теория генеза заболевания. Основным механизмом развития любых клинических симптомов у больных с каверномами являются однократные или повторные макро- или микрокровоизлияния. Критерии диагноза «кровоизлияние из каверномы» остаются предметом дискуссии. Важность этого вопроса обусловлена тем, что частота кровоизлияний является одним из основных факторов при определении показаний к хирургическому вмешательству, а также при оценке эффективности различных методов лечения, в особенности, радиохирургического. В зависимости от используемых критериев, частота кровоизлияний варьирует в широких пределах — от 20% до 55%. По разным данным, частота кровоизлияний составляет от 0,1% до 2,7% на одну каверному в год.
Клиническая картина заболевания
 Клиническая картина заболевания в значительной степени зависит от локализации образований. Наиболее типичными клиническими проявлениями каверном являются эпилептические припадки и остро или подостро развивающиеся очаговые неврологические симптомы. Последние могут возникать как на фоне общемозговой симптоматики, так и при ее отсутствии. В ряде случаев поводом для обследования являются неспецифические субъективные симптомы, чаще всего — головные боли. У ряда больных возможны все эти проявления в различных сочетаниях. Эпилептические припадки характерны для больных с супратенториальными каверномами, при которых они встречаются в 76% случаев, а при локализации каверном в неокортексе — в 90%. Течение эпилептического синдрома разнообразно — от крайне редких приступов до формирования фармакорезистентных форм эпилепсии с частыми припадками. Очаговые симптомы типичны для каверном глубинных отделов больших полушарий, ствола мозга и мозжечка. Наиболее тяжелая картина может развиваться при каверномах диэнцефальной области и ствола мозга, для которых характерно формирование альтернирующих синдромов, включающих выраженные глазодвигательные расстройства, псевдобульбарные или бульбарные симптомы. Повторные кровоизлияния в этой области приводят к стойкой инвалидности. При определенной локализации каверном клиническая картина может быть обусловлена окклюзией ликворных путей. Бессимптомные каверномы обнаруживают, как правило, при обследовании по поводу какого-либо другого заболевания, при профилактических обследованиях, а также при обследовании родственников больных с клинически проявившимися каверномами.
Клиническая картина заболевания в значительной степени зависит от локализации образований. Наиболее типичными клиническими проявлениями каверном являются эпилептические припадки и остро или подостро развивающиеся очаговые неврологические симптомы. Последние могут возникать как на фоне общемозговой симптоматики, так и при ее отсутствии. В ряде случаев поводом для обследования являются неспецифические субъективные симптомы, чаще всего — головные боли. У ряда больных возможны все эти проявления в различных сочетаниях. Эпилептические припадки характерны для больных с супратенториальными каверномами, при которых они встречаются в 76% случаев, а при локализации каверном в неокортексе — в 90%. Течение эпилептического синдрома разнообразно — от крайне редких приступов до формирования фармакорезистентных форм эпилепсии с частыми припадками. Очаговые симптомы типичны для каверном глубинных отделов больших полушарий, ствола мозга и мозжечка. Наиболее тяжелая картина может развиваться при каверномах диэнцефальной области и ствола мозга, для которых характерно формирование альтернирующих синдромов, включающих выраженные глазодвигательные расстройства, псевдобульбарные или бульбарные симптомы. Повторные кровоизлияния в этой области приводят к стойкой инвалидности. При определенной локализации каверном клиническая картина может быть обусловлена окклюзией ликворных путей. Бессимптомные каверномы обнаруживают, как правило, при обследовании по поводу какого-либо другого заболевания, при профилактических обследованиях, а также при обследовании родственников больных с клинически проявившимися каверномами.
Инструментальная диагностика каверном
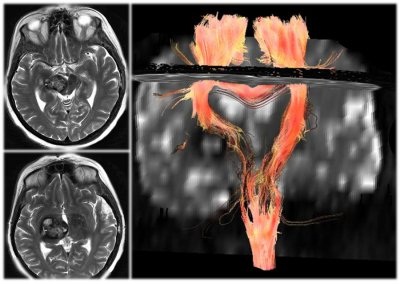
МРТ-трактография у больного с
глубинно расположенной каверномой
Самым точным методом инструментальной диагностики каверном является МРТ, обладающая в отношении данной патологии 100% чувствительностью и 95% специфичностью. Наибольшей чувствительностью, особенно в отношении мелких каверном, обладают режимы, взвешенные по неоднородности магнитного поля. Широкое использование подобных режимов привело к существенному увеличению числа диагностированных случаев с множественными каверномами. В то же время, вопрос о гистологической природе так называемых каверном IV типа до настоящего времени остается спорным. Не исключено, что они представляют собой телеангиоэктазии. Функциональная МРТ может быть использована при предоперационном обследовании больных с образованиями, расположенными в функционально значимых участках коры, но применение метода значительно ограничено из-за артефактов, связанных с присутствием гемисидерина в окружающей ткани. Трактография может быть использована при планировании удаления глубинных каверном и при расчете дозы облучения в стереотаксической радиохирургии. Информативность ангиографии в диагностике каверном была и остается минимальной. Метод может быть использован для дифференциального диагноза каверномы с АВМ и периферической аневризмой. Компьютерная томография внесла принципиальные изменения в диагностику каверном, так как позволила обнаружить не выявляемые при ангиографии мальформации. В то же время, по данным КТ редко удается однозначно поставить диагноз. В настоящее время КТ может быть использована как быстрый метод диагностики кровоизлияния из каверномы при невозможности проведения МРТ.
Показания к операции
Удаление каверномы — признанный эффективный метод лечения заболевания. В то же время, определение показаний к операции является сложной задачей. В первую очередь это связано с тем, что заболевание имеет в целом доброкачественное течение. Подавляющее большинство больных в момент обращения не имеют объективных симптомов поражения ЦНС, а случаи стойкой инвалидности отмечены главным образом при повторных кровоизлияниях из каверном глубинных структур и ствола мозга, труднодоступных для операции. С другой стороны, прогнозирование течения заболевания в каждом конкретном случае невозможно, а успешно выполненная операция может навсегда избавить больного от рисков, связанных с заболеванием. Основными критериями в определении показаний к операции мы считаем локализацию каверномы и клиническое течение болезни. Исходя их этих факторов, операция показана в следующих случаях:
каверномы поверхностного расположения вне функционально значимых зон, проявившиеся кровоизлиянием или эпилептическими припадками;
корковые и субкортикальные каверномы, расположенные в функционально значимых зонах, глубинные каверномы больших полушарий, каверномы ствола мозга, каверномы медиальных отделов полушарий мозжечка, проявившиеся повторными кровоизлияниями с формированием стойких неврологических нарушений или тяжелого эпилептического синдрома.
Помимо названных критериев, существует целый ряд условий, определяющих показания к операции: размер каверномы, давность кровоизлияния, возраст больного, сопутствующие заболевания и др. В любом случае показания к удалению каверномы относительны, поэтому необходимым условием принятия решения является информированность больного о характере заболевания и вариантах его течения, целях операции и ее возможных исходах. При труднодоступных каверномах возможно радиохирургическое лечение, хотя сведения о его эффективности противоречивы. При применении этого метода больного необходимо информировать о риске развития осложнений.
Хирургические вмешательства: техника и результаты
Планирование доступа и проведение хирургического вмешательства при удалении каверном больших полушарий в целом соответствуют общим принципам, используемым в хирургии объемных образований головного мозга. В случае поверхностной субкортикальной локализации, поиск мальформации значительно облегчает наличие постгеморрагических изменений поверхностной коры и оболочек мозга. Кавернома, как правило, отчетливо отграничена от мозгового вещества, что упрощает ее выделение. В случае локализации каверномы вне функционально важных зон выделение мальформации по зоне перифокальных изменений и ее удаление одним блоком значительно облегчают и ускоряют операцию. Для улучшения исходов лечения эпилепсии в ряде случаев также используется методика иссечения макроскопически измененного продуктами распада крови мозгового вещества вокруг каверномы, хотя сведения об эффективности этой методики противоречивы.Операции по удалению каверном, расположенных в функционально значимых корковых и субкортикальных отделах мозга, а также в глубинных структурах больших полушарий, имеют ряд особенностей. В случае кровоизлияния из каверномы такой локализации следует продолжать наблюдение за больным в течение 2–3 недель. Отсутствие регресса очаговых симптомов за этот период служит дополнительным обоснованием для хирургического вмешательства. При принятии решения об операции не следует дожидаться рассасывания гематомы, так как вследствие процессов организации и глиоза операция становится более травматичной. Внутренняя декомпрессия каверномы путем эвакуации гематомы является необходимым этапом при удалении каверном из функционально значимых зон, так как позволяет уменьшить операционную травму. Резекция перифокальных постгеморрагических изменений нецелесообразна.
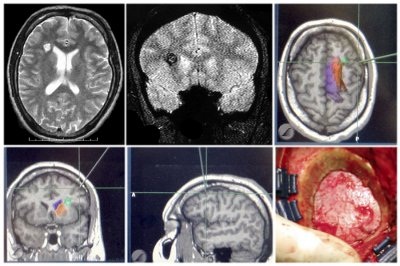
Удаление небольшой каверномы с
использованием нейронавигации
Для улучшения исходов удаления каверном используются различные инструментальные интраоперационные вспомогательные методики. При отсутствии четких анатомических ориентиров целесообразно применение методов интраоперационной навигации. Ультразвуковое сканирование в большинстве случаев позволяет визуализировать каверному и спланировать траекторию доступа. Значительным достоинством метода является предоставление информации в реальном времени. Ультразвуковая визуализация каверном может быть сложной при небольших размерах образований. Безрамочная нейронавигация по данным предоперационной МРТ позволяет максимально точно планировать доступ и краниотомию необходимого (минимально возможного для данной ситуации) размера. Методику целесообразно использовать для поиска небольших каверном. Стимуляцию моторной зоны с оценкой двигательной реакции и М-ответов следует использовать во всех случаях возможного интраоперационного повреждения моторной коры или пирамидных путей. Методика позволяет спланировать максимально щадящий доступ к каверноме и оценить возможность иссечения зоны перифокальных изменений мозгового вещества. Интраоперационное использование ЭКоГ для оценки необходимости иссечения отдаленных очагов эпилептиформной активности целесообразно у больных с длительным анамнезом эпилепсии и фармакорезистентными приступами. В случае эпилептического поражения медиальных височных структур высокую эффективность показала методика амигдалогиппокампэктомии под контролем ЭКоГ.
При любой локализации каверномы следует стремиться к полному удалению мальформации в связи с высокой частотой повторных кровоизлияний из частично удаленных каверном. Необходимо сохранять обнаруженные в непосредственной близости от каверном венозные ангиомы, так как их иссечение сопряжено с развитием нарушений венозного оттока от прилежащего к каверноме мозгового вещества.
В большинстве случаев каверномы, даже очень больших размеров, удается удалить полностью, а исходы операций, как правило, благоприятны: у большинства больных неврологических расстройств не возникает. У больных с эпилептическими припадками в улучшение отмечается в 75% случаев, а в 62% случаев приступы после удаления каверномы не повторяются. Риск развития послеоперационных неврологических осложнений зависит большей частью от локализации образования. Частота развития дефектов при каверномах, расположенных в функционально не значимых отделах больших полушарий, составляет 3%. При кортикальных и субкортикальных каверномах функционально значимых областей эта цифра увеличивается до 11%. Риск появления или усугубления неврологического дефицита в случае удаления каверном глубинной локализации достигает 50%. Необходимо отметить, что возникающий после операции неврологический дефект часто имеет обратимый характер. Послеоперационная летальность составляет 0,5%.
Каверномы ствола головного мозга
Лечение кавернозных ангиом ствола мозга имеет ряд особенностей, обосновывающих выделение этой патологии в самостоятельную группу. Прежде всего, анатомия и функциональная значимость ствола делает хирургические вмешательства в этой области исключительно сложными. Вследствие компактного расположения большого числа разнообразных, в том числе, жизненно важных образований в стволе мозга, любые, даже минимальные кровоизлияния из каверном ствола вызывают неврологические расстройства, что отличает течение заболевания от клинических проявлений при каверномах больших полушарий. Небольшие размеры каверном ствола нередко затрудняют гистологическую верификацию патологии, в связи с чем природа заболевания чаще, чем при каверномах другой локализации, остается нераспознанной.По данным МРТ и операций, можно выделить три варианта патологических образований, объединяемых общим названием «каверномы ствола»:— подострые и хронические гематомы, при удалении которых лишь в 15% случаев удается верифицировать кавернозную ткань. Нельзя исключить, что в основе этих гематом лежат отличные от каверном мальформации, возможно, телеангиоэктазии;— типичные каверномы в сочетании с острой, подострой или хронической гематомой;— типичные каверномы, имеющие гетерогенную структуру и окруженные кольцом гемосидерина, без признаков кровоизлияния.В клиническом течении каверном ствола выделяют два основных варианта. Инсультоподобный вариант характеризуется острым развитием выраженных стволовых симптомов, часто на фоне интенсивной головной боли. Этот вариант встречается, как правило, при гематомах ствола без МРТ признаков каверномы. Псевдотуморозный вариант характеризуется медленным нарастанием стволовой симптоматики, продолжающимся иногда до нескольких месяцев. Такое течение характерно для больных с типичной МРТ картиной каверном. При обоих вариантах течения клинические симптомы постепенно стабилизируются, а в дальнейшем могут полностью или частично регрессировать. Анализ результатов хирургических вмешательств показал, что они четко зависят от типа выявленного образования. Так, при удалении подострых и хронических гематом ствола регресс симптомов наступал в 80% и 60% случаев соответственно. При удалении каверном с признаками кровоизлияния клинические исходы были менее удовлетворительными, а при удалении каверном без признаков кровоизлияния исходы в основном были неудовлетворительными. Выявление этих закономерностей легло в основу определения показаний к хирургическому вмешательству.
Показания к удалению каверном ствола. Хирургическое лечение каверном ствола мозга
Основными показаниями для хирургического лечения каверном ствола являются наличие подострой или хронической гематомы, повторное кровоизлияние и неуклонно нарастающая симптоматика поражения ствола. При гематомах ствола оптимальный срок вмешательства — 2–4 недели с момента кровоизлияния и формирования гематомы. Консервативное введение следует предпочесть в тех случаях, когда неврологическая симптоматика к моменту обращения существенно регрессировала, а также при небольшом объеме гематомы (менее 3 мл), при глубинном расположении мальформаций и, соответственно, высоком риске нарастания симптомов после операции.
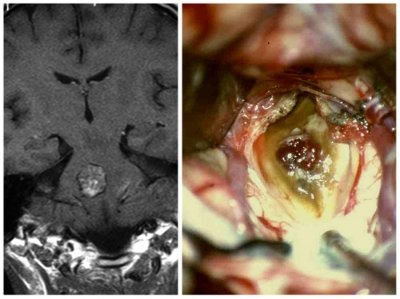
Удаление каверномы ствола
Выбор хирургического доступа всегда основывается на тщательном изучении топографии образования по данным МРТ. Удаление гематомы и/или каверномы производится со стороны ее наиболее близкого прилежания к поверхности ствола мозга. Чаще других применяется срединная субокципитальная краниотомия с доступом через IV желудочек. Это связано с тем, что большая часть гематом и мальформаций располагается субэпендимарно, в области покрышки моста. Даже при больших гематомах, занимающих практически весь поперечник ствола, данный доступ является наиболее приемлемым, ввиду простоты его выполнения, и меньшей, по сравнению с другими доступами, травматичностью. При каверномах и гематомах, располагающихся в вентрально-латеральных отделах моста, с нашей точки зрения, наиболее оптимальными являются ретролабиринтный, пресигмовидный и субвисочный доступы, поскольку они обеспечивают более широкий угол обзора операционного поля и, соответственно, большую возможность радикального удаления мальформации и капсулы хронической гематомы. Удаление гематом и мальформаций среднего мозга возможно через субтенториальный супрацеребеллярный или субокципитальный транстенториальный доступы. Важным этапом операции является определение проекции расположения ядер ЧМН в дне ромбовидной ямки (картирование) с помощью регистрации моторных ответов. Информация о расположении основных ядерных структур ствола мозга позволяет хирургу манипулировать по возможности в стороне от этих образований. При операциях на стволе мозга не используются шпатели — хирург создает поле обзора инструментами, которыми он выполняет операцию — отсосом, пинцетом, ножницами и др. В ходе операции кавернозная ангиома разделяется на фрагменты и удаляется по частям. При хронических гематомах следует по возможности радикально удалить ее капсулу. При неполном удалении каверномы или капсулы хронической гематомы возможны повторные кровоизлияния. Чаще они происходят после удаления хронических гематом. Это связано с тем, что при недостаточной ревизии стенок гематомы в ней могут сохраняться фрагменты небольшой мальформации, явившейся причиной первого кровоизлияния. В последующем эта мальформация может трансформироваться в более крупную каверному.

